

دوره 28، شماره 2 - ( بهار 1401 )
جلد 28 شماره 2 صفحات 243-220 |
برگشت به فهرست نسخه ها
Download citation:
BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:



BibTeX | RIS | EndNote | Medlars | ProCite | Reference Manager | RefWorks
Send citation to:
Rigi Kooteh B, Mojahed A, Sarani Yaztappeh J, Mousavi S E. Investigating the Effectiveness of Psychological Interventions (Mental-Educational) on the Quality of Sleep Among Patients With Chronic Diseases in Iran During 2003-2021: A Meta-Analytic Study. Intern Med Today 2022; 28 (2) :220-243
URL: http://imtj.gmu.ac.ir/article-1-3780-fa.html
URL: http://imtj.gmu.ac.ir/article-1-3780-fa.html
ریگی کوته بهزاد، مجاهد عزیز الله، سارانی یازتپه جعفر، موسوی سیده الناز. اثربخشی آزمایشات روانشناختی (روانیآموزشی) بر کیفیت خواب بیماران جسمی مزمن در ایران: یک مطالعه فراتحلیل (1382-1400). طب داخلی روز. 1401; 28 (2) :220-243
1- گروه روانشناسی بالینی، مرکز تحقیقات سلامت کودکان و نوجوانان، پژوهشکده سل مقاوم به درمان، دانشکده پزشکی، دانشگاه علومپزشکی زاهدان، زاهدان، ایران.
2- گروه روانشناسی بالینی، مرکز تحقیقات ارتقای سلامت، دانشکده پزشکی، دانشگاه علومپزشکی زاهدان، زاهدان، ایران. ،mojahed@zaums.ac.ir
3- گروه روانشناسی بالینی، دانشکده پزشکی، دانشگاه علومپزشکی شهید بهشتی، تهران، ایران.
2- گروه روانشناسی بالینی، مرکز تحقیقات ارتقای سلامت، دانشکده پزشکی، دانشگاه علومپزشکی زاهدان، زاهدان، ایران. ،
3- گروه روانشناسی بالینی، دانشکده پزشکی، دانشگاه علومپزشکی شهید بهشتی، تهران، ایران.
متن کامل [PDF 6913 kb]
(869 دریافت)
| چکیده (HTML) (1588 مشاهده)
References
1.Bozorg Sohrabi F, Soleymani A, Habibi MR, Emami zeydi A, Nejad Gorji HS, Hasanzade kiab F. [Sleep quality and its related factors in nurses, work in open heart intensive care Units in Mazandaran providence: A cross-sectional study (Persian)]. Journal of Health Breeze. 2014; 2(1):18-23. [Link]
2.Mohammadian M, Khosravi A, Nohi S, Mousavi SA. [Factor associated with self-reported sleep quality in adults-a population based study (Persian)]. Knowledge and Health. 2018; 12(4):1-6. [Link]
3.Redline S, Foody J. Sleep disturbances: Time to join the top 10 potentially modifiable cardiovascular risk factors? Circulation. 2011; 124(19):2049-51. [PMID]
4.Zou P, Wang X, Sun L, Liu K, Hou G, Yang W, et al. Poorer sleep quality correlated with mental health problems in college students: A longitudinal observational study among 686 males. Journal of Psychosomatic Research. 2020, 136:110177. [PMID]
5.Liu X, Wang C, Qiao X, Si H, Jin Y. Sleep quality, depression and frailty among Chinese community-dwelling older adults. Geriatric Nursing. 2021, 42(3):714-20. [DOI:10.1016/j.gerinurse.2021.02.020] [PMID]
6.Matsuda R, Kohno T, Kohsaka S, Fukuoka R, Maekawa Y, Sano M, et al. The prevalence of poor sleep quality and its association with depression and anxiety scores in patients admitted for cardiovascular disease: A cross-sectional designed study. International Journal of Cardiology. 2017; 228:977-82. [PMID]
7.Shi X, Xu L, Wang Z, Wang Sh, Wang A, Hu X, et al. Poor sleep quality and suicidal ideation among Chinese community adults: A moderated mediation model of mental distress and family functioning. Current Psychology. 2021; 1-12. [DOI:10.1007/s12144-021-01845-x]
8.Serin Y, Acar Tek N. Effect of circadian rhythm on metabolic processes and the regulation of energy balance. Annals of Nutrition & Metabolism. 2019; 74(4):322-30. [PMID]
9.Institute of Medicine (US) Committee on Sleep Medicine and Research. Sleep disorders and sleep deprivation: An unmet public health problem. Washington (DC): National Academies Press; 2006. [PMID]
10.Khorasani ZM, Ravan VR, Hejazi S. Evaluation of the prevalence of sleep disorder among patients with type 2 diabetes mellitus referring to Ghaem Hospital from 2016 to 2017. Current Diabetes Reviews. 2021; 17(2):214-21. [PMID]
11.Arlington: American Psychiatric Association. Diagnostic and statistical manual of mental disorders. Virginia: American Psychiatric Association; 2013. [DOI:10.1176/appi.books.9780890425596]
12.Farshchian N, Shirzadi M, Farshchian F, Tanhaye S, Heydarheydari S, Amirifard N. [Evaluation of the melatonin effect on sleep quality in cancer patients (Persian)]. Tehran University Medical Journal. 2020; 78(1):38-42. [Link]
13.Farahbakhsh A, Dehghani F. [Effectiveness of Mindfulness therapy in sleep quality and mental health of women with insomnia disorder (Persian)]. Journal of Torbat Heydariyeh University of Medical Sciences. 2016; 4(3):8-15. [Link]
14.Tsai JH, Yang P, Chen CC, Chung W, Tang TC, Wang SY, et al. Zolpidem-induced amnesia and somnambulism: Rare occurrences? European Neuropsychopharmacology. 2009; 19(1):74-6. [PMID]
15.Morgenthaler T, Kramer M, Alessi C, Friedman L, Boehlecke B, Kapur V, et al. Practice parameters for the psychological and behavioral treatment of insomnia: An update. An American Academy of Sleep Medicine Report. 2006, 29(11):1415-9. [DOI:10.1093/sleep/29.11.1415]
16.Han KH, Kim SY, Chung SY. Effect of acupuncture on patients with insomnia: Study protocols for a randomized controlled trial. Trials. 2014; 15:403. [PMID] [PMCID]
17.Rusch HL, Rosario M, Levison LM, Olivera A, Livingston WS, Wu T, et al. The effect of mindfulness meditation on sleep quality: A systematic review and meta-analysis of randomized controlled trials. Annals of the New York Academy of Sciences. 2019; 1445(1):5-16. [PMID] [PMCID]
18.Jones BJ, Kaur S, Miller M, Spencer RMC. Mindfulness-based stress reduction benefits psychological well-being, sleep quality, and athletic performance in female collegiate rowers. Frontiers in Psychology. 2020; 11:572980 [PMID] [PMCID]
19.Perfect MM, Elkins GR. Cognitive-behavioral therapy and hypnotic relaxation to treat sleep problems in an adolescent with diabetes. Journal of Clinical Psychology. 2010; 66(11):1205-15. [DOI:10.1002/jclp.20732] [PMID] [PMCID]
20.Mohamadi J, Gholamrezae S, Azizi A. [Effectiveness of dialectical behavior therapy on quality ofsleep and anxiety in patients with irritable bowel syndrome (Persian)]. Iranian Journal of Psychiatric Nursing. 2015; 3(2):21-30. [Link]
21.Mao H, Ji Y, Xu Y, Tang G, Yu Z, Xu L, et al. Group cognitive-behavioral therapy in insomnia: A cross-sectional case-controlled study. Neuropsychiatric Disease and Treatment. 2017; 13:2841-8. [PMID] [PMCID]
22.Salari N, Khazaie H, Hosseinian-Far A, Khaledi-Paveh B, Ghasemi H, Mohammadi M, et al. The effect of acceptance and commitment therapy on insomnia and sleep quality: A systematic review. BMC Neurology. 2020; 20(1):300. [PMID] [PMCID]
23.Papaconstantinou E, Cancelliere C, Verville L, Wong JJ, Connell G, Yu H, et al. Effectiveness of non-pharmacological interventions on sleep characteristics among adults with musculoskeletal pain and a comorbid sleep problem: A systematic review. Chiropractic & Manual Therapies. 2021; 29(1):23. [DOI:10.1186/s12998-021-00381-6] [PMID] [PMCID]
24.Mitchell LJ, Bisdounis L, Ballesio A, Omlin X, Kyle SD. The impact of cognitive behavioural therapy for insomnia on objective sleep parameters: A meta-analysis and systematic review. Sleep Medicine Reviews. 2019; 47:90-102. [DOI:10.1016/j.smrv.2019.06.002] [PMID]
25.Trauer JM, Qian MY, Doyle JS, Rajaratnam SM, Cunnington D. Cognitive behavioral therapy for chronic insomnia: A systematic review and meta-analysis. Annals of Internal Medicine. 2015; 163(3):191-204. [DOI:10.7326/M14-2841] [PMID]
26.Wu JQ, Appleman ER, Salazar RD, Ong JC. Cognitive behavioral therapy for insomnia comorbid with psychiatric and medical conditions: A meta-analysis. JAMA Internal Medicine. 2015; 175(9):1461-72. [DOI:10.1001/jamainternmed.2015.3006] [PMID]
27.Koffel EA, Koffel JB, Gehrman PR. A meta-analysis of group cognitive behavioral therapy for insomnia. Sleep Medicine Reviews. 2015; 19:6-16. [PMID] [PMCID]
28.Greeson J, Brantley J. Mindfulness and anxiety disorders: Developing a wise relationship with the inner experience of fear. In: Didonna F, editor. Clinical handbook of mindfulness. New York: Springer; 2009. [DOI:10.1007/978-0-387-09593-6_11]
29.Semple R, Lee J. Treating anxiety with mindfulness: Mindfulness-based cognitive therapy for children. In: Laurie A. Greco, Steven C. Hayes, editors. Acceptance and mindfulness interventions for children, adolescents, and families: A practitioner’s guide. California: New Harbinger; 2008. [Link]
30.Morin CM, Culbert JP, Schwartz SM. Nonpharmacological interventions for insomnia: A meta-analysis of treatment efficacy. The American Journal of Psychiatry. 1994, 151(8):1172-80. [DOI:10.1176/ajp.151.8.1172] [PMID]
31.Hauri PJ. Can we mix behavioral therapy with hypnotics when treating insomniacs? Sleep. 1997; 20(12):1111-8. [DOI:10.1093/sleep/20.12.1111] [PMID]
32.Morin CM, Colecchi C, Stone J, Sood R, Brink D. Behavioral and pharmacological therapies for late-life insomnia: A randomized controlled trial. JAMA. 1999; 281(11):991-9. [DOI:10.1001/jama.281.11.991] [PMID]
33.Ezanloo B, Habibi M. [Application of meta-analysis in social and behavioral science: A review of advantages, disadvantages, and methodological issues (Persian)]. Journal of Research in Behavioural Sciences. 2011; 9(1):70-82. [Link]
34.Farahani H, Oreyzi H. [Advanced methods in humanities (Persian)]. Isfahan: Jahade-Daneshgahi; 2005. [Link]
35.Delavar A. [Theoretical and practical principles of research in the humanities and social sciences (Persian)]. Tehran: Roshd; 2020. [Link]
36.Howitt D, Cramer, D. Introduction to SPSS in psychology [H. Pasha Sharifi, J. Najafizadeh, M. Mirhashemi, D. Manavipour, N. Sharifi, Persian trans]. Tehran: Sokhan; 2010. [Link]
37.Rashidi A, Faramarzi S, Shamsi A. [Meta-analysis of the effect of psychological nervous interventions on improving academic performance in students with specific learning disabilities (Persian)]. Shenakht Journal of Psychology and Psychiatry. 2020; 6(6):125-40. [DOI:10.29252/shenakht.6.6.125]
38.Kodsi A, Bullock B, Kennedy GA, Tirlea L. Psychological interventions to improve sleep in young adults: A systematic review and meta-analysis of randomized controlled trials. Behavioral Sleep Medicine. 2022; 20(1):125-42. [PMID]
39.Saruhanjan K, Zarski AC, Bauer T, Baumeister H, Cuijpers P, Spiegelhalder K, et al. Psychological interventions to improve sleep in college students: A meta-analysis of randomized controlled trials. Journal of Sleep Research. 2021, 30(1):e13097. [DOI:10.1111/jsr.13097] [PMID]
40.Murawski B, Wade L, Plotnikoff RC, Lubans DR, Duncan MJ. A systematic review and meta-analysis of cognitive and behavioral interventions to improve sleep health in adults without sleep disorders. Sleep Medicine Reviews. 2018; 40:160-9. [DOI:10.1016/j.smrv.2017.12.003] [PMID]
41.Hansen K, Höfling V, Kröner-Borowik T, Stangier U, Steil R. Efficacy of psychological interventions aiming to reduce chronic nightmares: A meta-analysis. Clinical Psychology Review. 2013; 33(1):146-55. [DOI:10.1016/j.cpr.2012.10.012] [PMID]
42.Farrokhi H, Mostafapour V, Bondar Kakhki Z. [The effectiveness of multi-component cognitive-behavior therapy for insomnia on the elderly people suffering from insomnia (Persian)]. Journal of School of Public Health and Institute of Public Health Research. 2018; 16(2):138-47. [Link]
43.Carney CE, Edinger JD, Krystal AD, Stepanski EJ, Kirby A. The contribution of general anxiety to sleep quality ratings in insomnia subtypes. Sleep. 2006; 29(1):233-42. [Link]
44.Edinger JD, Fins AI, Glenn DM, Sullivan RJ Jr, Bastian LA, Marsh GR, et al. Insomnia and eye of beholder: Are there clinical markers of objective sleep disturbances among adults with and without insomnia complaints? Journal of Consulting and Clinical Psychology. 2000; 68(4):586-93. [PMID]
45.Gleason K, McCall WV. Current concepts in the diagnosis and treatment of sleep disorders in the elderly. Current Psychiatry Reports. 2015, 17(6):45. [DOI:10.1007/s11920-015-0583-z] [PMID]
46.Schutte-Rodin S, Broch L, Buysse D, Dorsey C, Sateia M. Clinical guideline for the evaluation and management of chronic insomnia in adults. Journal of Clinical Sleep Medicine. 2008, 4(5):487-504 [DOI:10.5664/jcsm.27286] [PMID] [PMCID]
47.Golafrooz M, Sadeghi H, Mousavi SQ, Tabaraee Y. [The effect of using continuous care model on sleep quality in people with type 2 diabetes (Persian)]. Journal Of Sabzevar University Of Medical Sciences. 2014; 21(4):655-64. [Link]
48.Mottaghi R, Kamkar A, Maredpoor A. [Effectiveness of targeted musical therapy on sleep quality and overcoming insomnia in seniors (Persian)]. Salmand: Iranian Journal of Ageing. 2016; 11(2):348-57. [DOI:10.21859/sija-1102348]
49.Nilsson U. Soothing music can increase oxytocin levels during bed rest after open-heart surgery: A randomised control trial. Journal of Clinical Nursing. 2009; 18(15):2153-61. [DOI:10.1111/j.1365-2702.2008.02718.x] [PMID]
50.Wang CF, Sun YL, Zang HX. Music therapy improves sleep quality in acute and chronic sleep disorders: A meta-analysis of 10 randomized studies. International Journal of Nursing Studies. 2014; 51(1):51-62. [DOI:10.1016/j.ijnurstu.2013.03.008] [PMID]
51.Roozbahani T, Norian M, Saatchi K, Moslemi A. [Effects of progressive muscle relaxation on sleep quality in pre-university students: A randomized clinical trial (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2016; 24(1) :16-23 [DOI:10.20286/nmj-24013]
52.Shafiee Z, Babaee S, Nazari A, Atashi V. [The effect of massage therapy on sleep quality of patients after coronary artery bypass graft operation (Persian)]. Iranian Journal of Cardiovascular Nursing. 2013; 2(2):22-9. [Link]
53.Tsay SL, Rong JR, Lin PF. Acupoint massage in improving the quality of sleep and quality of life with end stage renal disease. Journal of Advance Nursing. 2003; 42(2):134-42. [DOI:10.1046/j.1365-2648.2003.02596.x] [PMID]
54.Tsay SL, Chen Ml. Acupressure and quality of sleep in patient in with end stage renal disease: A randomized controlled trial. International Journal of Nursing Studies. 2003; 40(1):1-7. [DOI:10.1016/S0020-7489(02)00019-6]
55.Motavakel N, Maghsoudi Z, Mohammadi Y, Oshvandi K. [The effect of spiritual care on sleep quality in patients with multiple sclerosis referred to the MS Society of Hamadan city in 2018 (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2020; 28(1):36-45. [DOI:10.30699/ajnmc.28.1.36]
56.Tartibian B, Heidary D, Mehdipour A, Akbarizadeh S. [The effect of exercise and physical activity on sleep quality and quality of life in Iranian Older Adults: A systematic review (Persian)]. Journal of Gerontology. 2021; 6(1):18-31. [Link]
57.Bahraini S, Naji SA, Mannani R, Bekhradi R. [The effect of massage therapy on the quality of sleep in women with multiple sclerosis being admitted by Isfahan M.S. Association (Persian)]. Journal Of Urmia Nursing and Midwifery Faculty. 2011; 8(4):197-203. [Link]
58.Saeedi M, Ashktorab T, Saatchi K, Zayeri F, Akbari S AA. [The effect of progressive muscle relaxation on sleep quality of patients undergoing hemodialysis (Persian)]. Iranian Journal of Critical Care Nursing. 2012; 5(1):23-8. [Link]
59.Shafaat N, Makvand Hosseini S, Rezaei AM. [Effectiveness of multi-components cognitive-behavioral therapy on insomnia intensity and quality of sleep among breast cancer patients after surgery (Persian)]. Journal of Research in Psychological Health. 2017; 11(2):82-91. [DOI:10.29252/rph.11.2.82]
60.Mahdavi M, Bagholi H. [Comparing the effectiveness of cognitive behavioral group therapy and mindfulness therapy on sleep quality of multiple sclerosis patients (Persian)]. Journal of Clinical Psychology. 2020; 11(4):67-76. [DOI:10.22075/JCP.2019.18600.1723]
61.Babahaji M, Tayebi A, Ebadi A, Askari S, Ebrahimi S, Sharafi S. [Effect of Hathayoga exercise on sleep quality of hemodialysis patients (Persian)]. Iranian Journal of Nursing Research. 2014; 9(3):1-9. [Link]
62.Hasani Sadi S, Vaezi A. [Study of the effect of yoga exercises on anxiety and sleep quality of patients with chronic heart failure in Kerman city in 2015 (Persian)]. Daneshvar Medicine. 2017; 24(126):35-45. [Link]
63.Jalal Manesh S, Zargarani F. [Effectsofprogressivemusclerelaxationtechniqueonfatigueandsleepquality in patientswithmultiplesclerosis (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2015; 23(3):5-14. [Link]
64.Afshar M, Mmohsenzade A, Srafraz N. [The effect of guided imagery on anxiety and sleep quality in hemodialysis patients: A randomized clinical trial (Persian)]. Qom University of Medical Sciences Journal. 2020; 13(11):59-67. [Link]
65.Khodadoost M, Negaresh R, Mokhtarzade M, Ranjbar R. [Investigation moderator effect of body composition and gender on improvement of sleep quality, sleepiness and quality of life during aerobic interval training program in people with multiple sclerosis (Persian)]. Jundishapur Scientific Medical Journal. 2019;
18(5):491-506. [DOI: 10.22118/JSMJ.2019.203700.1851]
66.Moradi Mohammadi F, Bagheri H, Khosravi A, Ameri M, Khajeh MM. [The effect of benson relaxation technique on sleep quality after coronary artery bypass graft surgery (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2020; 27(6):371-80. [DOI:10.30699/ajnmc.27.6.371]
67.Mehdizadeh S, Salaree M, Ebadi A, Aslani J, Naderi Z, Jafari Varjoshani N. [Effect of using continuous care model on sleep quality of chemical warfare victims with bronchiolitis obliterans (Persian)]. Journal of Hayat. 2010; 16(2):5-14.[Link]
68.Borzou S, Khavari F, Tapak L. [The effects of sleep hygiene education on fatigue and sleep quality in hemodialysis patients: A quasi experimental study (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2019; 27(1):25-34. [DOI:10.30699/ajnmc.27.1.25]
69.Ariamanesh F, Malekshahi F, Safari M. [The effect of foot massage on night sleep quality in hemodialysis patients (Persian)]. Yafte. 2015; 17(1):71-7. [Link]
70.Akbarzadeh R, Koushan M, Rakhshani MH, Hashemi Nik SM. [Effect of the benson relaxation technique on quality of sleep in patients with chronic heart disease (Persian)]. Journal of Sabzevar University of Medical Sciences. 2014; 21(3):492-50. [Link]
71.Ranjbaran S, Dehdari T, Sadeghniiat Haghighi KH, Mahmoudi Majdabadi M. [Effect of cardiac rehabilitation program on quality of sleep in patients with coronary artery bypass graft surgery (Persian)]. Preventive Care in Nursing & Midwifery Journal. 2015; 5(1):37-45.[Link]
72.Kashi MS, Sedghi Goyaghaj N, Hoseini MA, Mohammadi Shahbolaghi F, Bakhshi E. [Effect of jaw relaxation on sleep quality in patients with myocardial infarction(Persian)]. Medical - Surgical Nursing JournaL. 2016; 4(4):57-64. [Link]
73.Radman E, Khodabakhshi Koolaee A, Taghvaee D. [Effectiveness of the anger management group therapy on sleep quality and anger among the patients with coronary heart diseases (Persian)]. Commonity HealtH. 2015; 2(4):228-37. [Link]
74.Hadadian F, Jalalvandi F, Ghobadi A, Taimazy F, Panahifar S. [Effect of progressive muscle relaxation technique on sleep quality in hemodialysis patients in Kermanshah, 2011 (Persian)]. Journal of Clinical Research in Paramedical Sciences. 2015; 4(2):120-7. [Link]
75.Pahlavan AR, Ahi Q. [Effectiveness of positive psychology interventions on death anxiety and sleep quality of female patients with multiple sclerosis (Ms) (Persian)]. Research In Clinical Psychology and Counseling (Studies In Education & Psychology ). 2020; 9(2 ):28-42. [Link]
76.Zargarani F, Kamkar M, Maghsoudlou A. [The effect of progressive muscle relaxation technique on the quality of sleep and fatigue in patients with multiple sclerosis (Persian)]. Nursing and Midwifery Journal. 2018; 15(12):911-20. [Link]
77.Baghaei R, Moradi Y, Majidi VS. [The effect of sleep hygiene education on sleep quality of patients with heart failure hospitalized in cardiac care units of Urmia teaching hospitals 2017-2018 (Persian)]. Nursing and Midwifery Journal. 2019; 17(9):674-89. [Link]
78.Sanagouye Moharer G, Kia S, Akbarizadeh A, Erfani M. [Effect of hope therapy on sleep quality, subjective well-being and health hardiness among cancer patients with breast evacuation (Persian)]. Iranian Journal of Rehabilitation Research in Nursing. 2019; 6(2):66-73. [Link]
79.Ghiasvandian S, Haghverdi R, Zakerimoghadam M, Kazemnezhad A, Mousavi M, Saeid Y. [The effect of preferred music on sleep quality among patients after coronary artery bypass surgery (Persian)]. Iranian Journal of Cardiovascular Nursing . 2014; 3(3):14-21. [Link]
80.Cheraghi M, Akbari K, Bahramnezhad F, Haghani H. [The effect of instrumental music on sleep in patients admitted to coronary care unit (Persian)]. Iranian Journal Of Cardiovascular Nursing. 2015; 3(4):24-33. [Link]
81.Zakeri moghadam M, Mousavi malek N, Esmaeeli M, Kazem Nejad A. [The effect of supportive educational intervention on sleep before coronary artery bypass graft surgery (Persian)]. Iranian Journal of Cardiovascular Nursing. 2016; 4(4):40-7. [Link]
82.Saeedi Taheri Z, Asadzandi M, Ebadi A. [The effect of spiritual care based on Ghalbe Salim Model on the sleep quality of the patients with coronary artery disease (Persian)]. Journal of Critical Care Nursing. 2014; 7(2):92-101. [Link]
83.Memarian R, Elhani F, Janat Alipour Z. [The effect of designed care plan on sleep situation of hospitalization preschool children with leukemia (Persian)]. Daneshvar Medicine. 2004; 11(48):45-52. [Link]
84.Elahiyan Borojeni E, Afrasiabifar A, Najafi Doulatabad S, MousaviZadeh A. [The effect of the movie- based education on sleep quality in patients with bronchial asthma (Persian)]. Armaghan-e- Danesh. 2017; 22(2):176-88. [Link]
85.Balazadeh R, Akbari B, Abolghasemi A. [Effectiveness of Stress management based on cognitive-behavioral training on sleep quality and cognitive bias of patients with primary hypertension (Persian)]. Journal of North Khorasan University of Medical Sciences. 2020; 11(4):14-20. [Link]
متن کامل: (2403 مشاهده)
مقدمه
یکی از نیازهای بشر خواب و استراحت است. در خواب ترمیم سلولی، آرامش و استراحت جسمی برقرار میشود که بهعنوان کمککننده به عملکرد بدن در رشد، یادگیری و تقویت حافظه درنظر گرفته میشود [1 ,2]. اختلالات خواب یکی از معضلات عمده بهداشت عمومی است که تأثیر قابلتوجه و منفی بر کارکرد جسمی و اجتماعی و همچنین کیفیت زندگی افراد دارد [3].
خواب و سلامت روان با یکدیگر پیوند و ارتباط دارند [4]. کیفیت خواب پایین با افسردگی [5]، اضطراب در بیماران قلبیعروقی [6] و افزایش ایدهپردازی خودکشی همراه و ارتباط مثبت دارد [7]. مختل شدن چرخه خواب و بیداری بر مختل شدن بسیاری از اعمال فیزیولوژیک بدن تأثیر میگذارد و باعث احساس خستگی، فقدان تمرکز حواس و اختلالات روانپزشکی و مرگومیر زودرس میشود [8].
بهعلاوه اختلالات خواب در افراد با افزایش خطر ابتلا به بیماریهای مزمن مانند چاقی، فشار خون بالا، دیابت نوع 2، سرطان و افسردگی همراه است [9]. اختلالات خواب در بیماران مبتلابه دیابت نوع 2 در جامعه ایرانی شیوع بالایی دارد و با سن و جنسیت زن نیز ارتباط دارد [10].
اختلالات خواببیداری به 2 گروه عمده تقسیم میشوند که شامل بدخوابیها و نابهنجاریهای خواب است. نابهنجاریهای خواب شامل رویدادهای رفتاری یا فیزیولوژیایی نابهنجاری هستند که در خواب رخ میدهند و عبارتاند از: اختلال برانگیختگی خواب بدون حرکت سریع چشم، اختلال کابوس، اختلال رفتار خواب با حرکت سریع چشم، نشانگان پای بیقرار و اختلال خواب ناشی از مواد/دارو. افراد مبتلابه انواع بدخوابیها نمیتوانند بهاندازه کافی بخوابند و از کیفیت خواب خود ناراضی هستند. با اینکه تمام شب را خوابیدهاند، احساس سرحالی نمیکنند که نشانههای آن اختلال بیخوابی، اختلال پرخوابی، حمله خواب، اختلال خواب مرتبط با تنفس و اختلال ریتم شبانهروزی [11].
باتوجهبه اهمیت اختلالات خواب، تاکنون تمهیدات بسیاری برای کاهش و پیشگیری از آنها اندیشه شده است. یکی از این راهها، درمان دارویی است. پژوهشهای مختلف نتایج متفاوتی از تأثیر داروهای خوابآور ملاتونین بر اختلالات خواب در مبتلایان به سرطان گزارش میکنند. مصرف ملاتونین تأثیر مثبتی بر مقایسههای کیفیت ذهنی خواب، مدت خواب، تأخیر در به خواب رفتن بیماران مبتلابه سرطان داشت [12]. ازسویدیگر، برخی از یافتهها نشان میدهد مصرف ملاتونین بهمدت 1 هفته نمیتواند بیخوابی در بیماران سرطانی در مرحله 4 را بهبود بخشد [13].
استفاده از دارودرمانی و داروهایی مانند بنزودیازپینها، ضدافسردگیها، دیفن هیدرامینها و داروهای ضدروانپریشی باعث کاهش تأخیر در به خواب رفتن یا افزایش طول مدت خواب میشوند، اما به وابستگی به دارو و عوارض جانبی همچون خوابآلودگی در طول روز، گیجی، سردردهای خفیف، آتاکسیا و اختلال در حافظه منجر میشوند [13, 14, 15 ,16]. علاوهبر روشهای دارویی، روشهایی مانند درمانهای روانشناختی نیز وجود دارد که نتایج متفاوتی درباره آنها وجود دارد. روشهای مبتنیبر ذهنآگاهی [17, 18]، درمانشناختی رفتاری [19]، رفتاردرمانی دیالکتیک [20] و روشهای گروهی رواندرمانی [21] از سایر روشهای کاهش اختلالات و مشکلات خواب محسوب میشود. تاکنون چندین مطالعه مروری و فراتحلیل درزمینه بررسی اثر آزمایشات روانشناختی و غیردارویی بر اختلالات خواب و مشکلات خواب انجام شده است [22, 23, 24, 25, 26] که نتایج آنها نشان میدهد آزمایشات روانی بر کاهش مشکلات خواب مؤثر است.
در درمان شناختیرفتاری برای بیخوابی، عناصر درمان شامل آموزش روانی، درمان شناختی، راهبردهای رفتاری و آموزش آرامسازی است، درحالیکه هریک از این عناصر بهصورت مجزا میتوانند ارائه شوند، درمان شناختیرفتاری با عناصر چندگانه، رویکرد ترجیحی است. ازجمله این مؤلفهها بازسازی شناختی است که نشانه افکار ناسازگارانه و عقاید ناکارآمد درباره خواب است و بهمنظور کاهش اضطراب مرتبط با خواب بهکار میرود. کنترل محرک نیز دربرگیرنده محدود کردن رفتارهایی است که در اتاق خواب رخ میدهد و اطمینان حاصل کردن از اینکه دورههای طولانی بیداری در تختخواب رخ نمیدهد. محدودیت خواب نیز به این مطلب اشاره دارد که زمان در بستر بودن را محدود کرده و خواب را تحکیم میکند و انرژی خواب را افزایش میدهد [27].
در درمان ذهنآگاهی تکنیکهایی به مراجعهکننده آموزش داده میشود که بتواند توجه او را در زمان نگه دارد و بهجای اجتناب از تجربیات درونی به اضطراب بیشتر توجه شده و پذیرفته میشود. ازاینرو، تمرینات ذهنآگاهی تحمل پریشانی مراجعین را افزایش میدهد و از اجتناب که بهصورت عادت رخ میدهد، جلوگیری میکند و عملکرد سالم ذهنبدن را بهبود و ارتقا میدهد. درواقع، تغییر ارتباط با محتواهای شناختی و مدیریت فرایندهای فکری میتواند به بیماران با بیخوابی کمک کند و از چرخه نشخوار فکری، برانگیختگی و افکار منفی خارج شوند [28, 29].
یک فراتحلیل از 59 کارآزمایی و 2102 بیمار مبتلابه بیخوابی مزمن نشان داد آزمایشات روانشناختی، بهطور میانگین 5 ساعت از زمان درمان، باعث ایجاد تغییرات قابل اعتماد در تأخیر خواب و زمان بیداری پس از شروع خواب میشود. تنها با دارودرمانی 30 درصد کاهش مییابد. بهبودهای بالینی در پیگیری متوسط 6 ماه حفظ شد. همچنین کنترل محرکها و محدودیت خواب، مؤثرترین روشهای درمانی تکنفره بودند، درحالیکه آموزش بهداشت خواب هنگامی که بهتنهایی استفاده میشد، مؤثر نبود [30].
درمان شناختیرفتاری برای بیخوابی ترکیبی از درمان شناختی، درمان کنترل محرک و درمان محدودیت خواب با یا بدون استفاده از ریلکسیشن درمانی است. درمان شناختی شامل مشاوره و نوشتن افکار روزانه بیمار در یک مجله یا دفتر خاطرات است. نوشتن افکار و نگرانیهای ناراحتکننده قبل از خواب ممکن است به انتقال این افکار به کاغذ و پاکسازی ذهن کمک و خواب را آسانتر کند. هدف تغییر تصورات غلط، باورها و نگرشهای بیمار است که مانع خواب میشود. شواهد کافی برای توصیه درمان شناختی بهعنوان یک روش واحد وجود ندارد [15].
مطالعات مربوط به درمان ترکیبی، نتایج غیرقطعی و متغیری نشان میدهد. این تحقیقات مزیت روشنی برای درمان ترکیبی نسبت به درمان شناختیرفتاری بهتنهایی نشان نمیدهد [31، 32]. در سال های اخیر بهدلیل مشکلات خواب در بیماران جسمی مزمن در هزینه و زمان، پژوهشگران آزمایشات متعددی بهصورت گروهی و فردی اجرا کردند و میزان کاهش نشانههای مشکلات خواب را در آزمودنیهای آزمایششده و گروه کنترل مقایسه کردهاند، اما هنوز نظرات کارشناسان درزمینه اثربخشی این رویکرد درمانی، متفاوت است.
باتوجهبه مطالب یادشده، دانش نظری حاصل از انجام این پژوهش به خاطر خلاصه سازی و یکپارچهسازی نتایج پژوهشهای متعدد نسبت به یافته های پژوهش های منفرد، اهمیت بیشتری دارد و به نظریهپردازان و درمانگران حوزه روانشناسی در روشن ساختن میزان اثربخشی آزمایشات روانشناختی کمک میکند.
از جنبه کاربردی، چنانچه در این پژوهش میزان تأثیرگذاری آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن مشخص شود، درمانگران میتوانند با اطمینان خاطر بیشتری آن را برای افراد بهکار بسته و عملکرد آنها را بهبود بخشند. ازسویدیگر، درصورتی که براساس این فراتحلیل بتوان به نتایج منسجمی از موضوع رسید، همین امر میتواند پژوهشگران را از صرف زمان و هزینه برای تحقیقات تکراری در این حوزه بینیاز کند.
همچنین ازنظر روششناختی نیز با وجود اینکه تاکنون پژوهشهای متعددی به بررسی اثربخشی این رویکرد درمانی روی مراجعان بهصورت انفرادی و گروهی پرداخته، اما در ایران پژوهش منسجم و فراگیری با روش فراتحلیل به ارزیابی این پژوهشها نپرداخته است. ازسویدیگر، باتوجهبه اینکه تحقیقات زیادی دررابطهبا اثربخشی آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن در ایران وجود دارد، بهنظر میرسد انجام یک فراتحلیل به روشن ساختن مقدار واقعی تأثیر آزمایشات کمک میکند و میزان اثربخشی این آزمایشات را مشخص خواهد کرد.
بهعبارت روشنتر، با انجام فراتحلیل میتوان دیدگاه دقیق و جامعتری نسبت به کارایی الگوی آزمایشی تحریک الکتریکی جریان مستقیم فراجمجمهای در کشور به دست آورد. باتوجهبه مطالب فوق، پژوهش حاضر بر آن است تا با مطالعه فراتحلیل میزان اثربخشی آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن بررسی کند.
مواد و روشها
در پژوهش حاضر براساس هدف پژوهشی مطرحشده، روش پژوهش از نوع فراتحلیل است. گلاس مفهوم فراتحلیل را در سال 1796 برای اولین بار مطرح کرد. فراتحلیل، ازجمله روشهایی است که به حل تناقضها در پژوهشهای روانشناختی و دیگر علوم رفتاری و رسیدن به نتایج دقیقتر کمک میکند. بنابراین فراتحلیل ترکیب نتایج عددی حاصل از چند مطالعه، برآورد دقیق و کاملی را ارائه میدهد. درواقع، فراتحلیل روشی است که به کمک آن میتوان تفاوتهای موجود در تحقیقات انجامشده را استنتاج کرد و در رسیدن به نتایج کلی و کاربردی از آنها بهره جست [33]. اصل اساسی و مهم در مطالعات مبتنی بر فراتحلیل، محاسبه اندازه اثر برای تحقیقات مجزا و برگرداندن آنها به یک ماتریس مشترک عمومی و ترکیب آنها برای دستیابی به میانگین تأثیر است. در فراتحلیل با داشتن آمارههایی مانند T ،F ،X میتوان شاخص اندازه اثر مربوط به r را برآورد کرد [34].
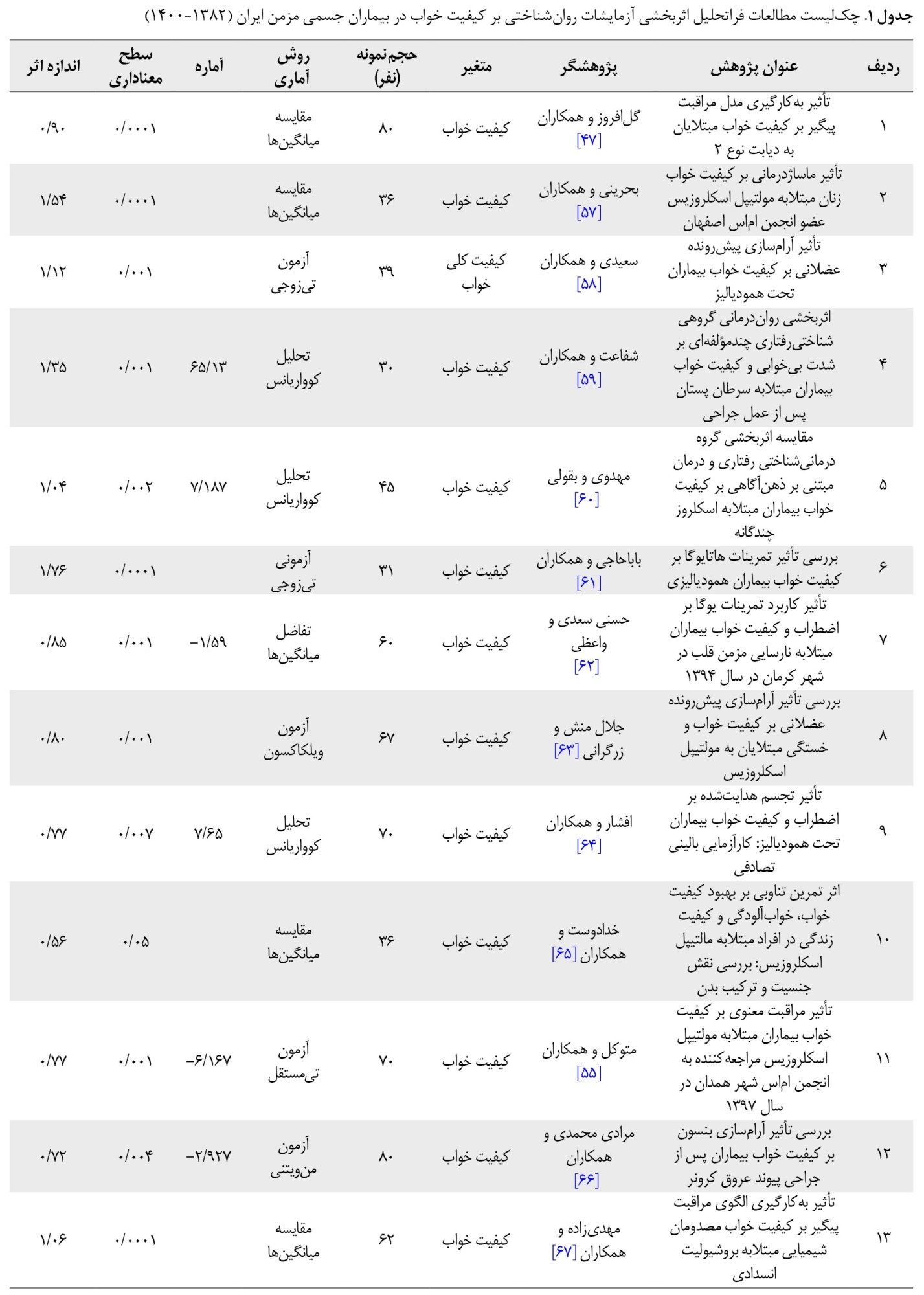
جامعه آماری پژوهش حاضر، همه پژوهشها، رسالههای دکتری و کارشناسی ارشد و پژوهشهای چاپشده در مجلات علمیپژوهشی در داخل و خارج از کشور بود که بین سالهای 1382-1400 درزمینه آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن در ایران انجام شدهاست که ازنظر روششناسی (فرضیهسازی، روش تحقیق، جامعه، هدف، حجم نمونه، روش نمونهگیری، ابزار اندازهگیری، روایی و اعتبار ابزار اندازهگیری، تحلیل آماری و صحیح بودن محاسبات آماری) شرایط لازم را داشتند. درمجموع، 31 مطالعه با 31 اندازه اثر به عنوان نمونه مطالعه بررسی شدند.
مهمترین مسئله در فراتحلیل، جستوجوی مطالعات در منابع مختلف است [34]. منابع جستوجو در پژوهش حاضر عبارت بودند از پایاننامههای کارشناسی ارشد و دکتری (مراجعه پژوهشگر به منابع دیجیتال کتابخانه و دانشگاه)، مجلات علمیپژوهشی در حوزه روانشناسی، علومتربیتی، پزشکی، بانک منابع اطلاعاتی جهاد دانشگاهی و مراکز اسناد ایران. منابعی استفاده و تحلیل شدند که در ایران به بررسی تأثیر آزمایشات روانشناختی (روانیآموزشی) بر کیفیت خواب بیماران جسمی مزمن در ایران پرداخته بودند و همچنین مقالاتی که پژوهشگران ایرانی در مجلات بینالمللی خارج از کشور به چاپ رسانده بودند.
در فراتحلیل انجامشده، تمام پژوهشهایی که ازنظر روششناختی شرایط لازم را احراز کردهاند، تجزیهوتحلیل شدند. از همه منابعی که ملاکهای درونگنجی داشتهاند، استفاده شده است. بهعبارتی، ملاکهای درونگنجی برای فراتحلیل صورتگرفته عبارتاند از:
1. موضوع پژوهش «آزمایشات روانشناختی و کیفیت خواب در بیماران جسمی مزمن» باشد.
2. پژوهش گروهی باشد، یعنی مطالعات انفرادی، بررسی مروری و همبستگی برای تحلیل قابلقبول نبودند.
3. تحقیقات بهصورت شبهآزمایشی باشند.
4. از ابزارهای معتبر و مقیاسهای دقیق که روایی و اعتبار کافی داشتهاند، استفاده کرده باشند.
ابزار استفادهشده در این پژوهش، چکلیست تحلیل محتوا بود. از این چکلیست برای انتخاب پایاننامهها، طرحهای تحقیقاتی و مقالات پژوهشی دارای ملاکهای ورود و استخراج اطلاعات لازم برای انجام فراتحلیل از محتوای آنها استفاده شد و چکلیست یادشده شامل مؤلفههای زیر بود: عنوان پژوهشهای انجام شده، نام پژوهشگر، متغیر بررسیشده، حجم نمونه، آماره استفادهشده، میزان آماره و سطح معناداری بود. فراتحلیلگران با داشتن مقادیر میانگین، واریانس، انحرافمعیار و آماره استفادهشده گروهها، قادر به محاسبه اندازه اثر هستند، اما رایجترین شاخصها r و d هستند که d برای تفاوتهای گروهی و r برای مطالعات همبستگی بهکار میبرند [35].
باتوجهبه لیست تحقیقات موردنظر و مراجعه به آنها و با درنظر گرفتن معیارهای یادشده، 31 مطالعه با 31 اندازه اثر تأیید شدند که لیست تفصیلی آنها همراه با اطلاعات توصیفی در جدول شماره 1 ارائه شده است.
محاسبات دستی انجام شده است. مراحل اجرای این فراتحلیل بر مبنای مراحل فراتحلیل هویت و کرامر انجام شده [36] و به شرح زیر است که در پژوهش حاضر از آن استفاده شده است:
1. تعریف متغیرهای پژوهش،
2. جستوجوی پایگاههای اطلاعاتی،
3. بررسی پژوهشها،
4. محاسبه اندازه اثر برای هر مطالعه،
5. ترکیب اندازه اثر مطالعات،
6. معناداری مطالعات ترکیبیافته.
جدول شماره 1، چکلیست مطالعات فراتحلیل آزمایشات روانشناختی (روانیآموزشی) بر کیفیت خواب بیماران جسمی مزمن به شیوه هویت و کرامر (2005) در ایران (1382-1400) را نشان میدهد.
یافتهها
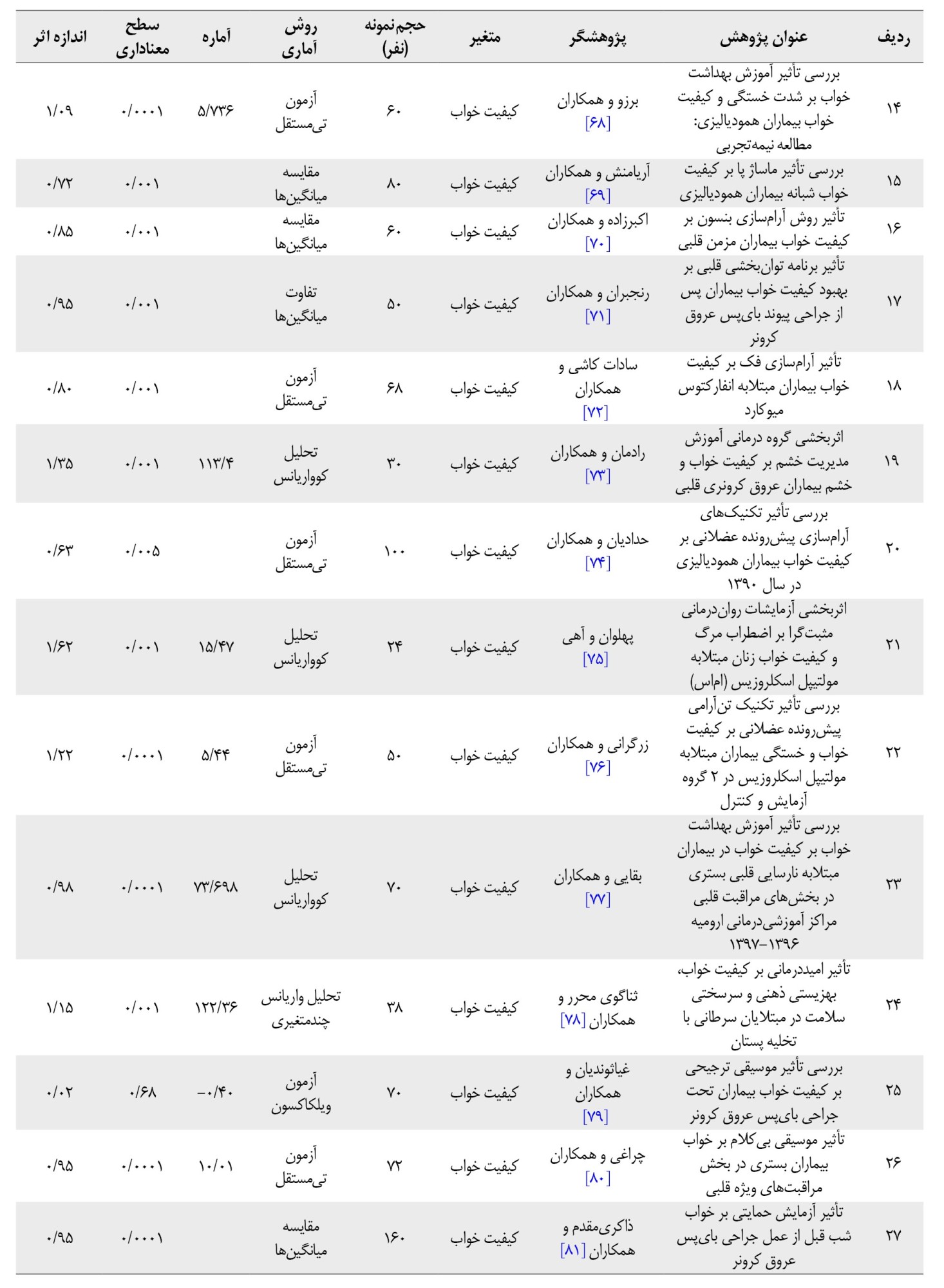
از مجموع 57 مطالعه، 31 مطالعه شامل 1813 شرکتکننده معیارهای واجد شرایط را داشتند. آزمایشات عبارتاند از: مراقبت پیگیر، ماساژدرمانی، آرامسازی پیشرونده عضلانی، رواندرمانی گروهی شناختیرفتاری، ذهنآگاهی، هاتایوگا، تجسم هدایتشده، تمرین تناوبی، آموزش بهداشت خواب، ماساژ پا، آرامسازی فک، گروه درمانی آموزش مدیریت خشم، رواندرمانی مثبتگرا، برنامه مراقبتی خاص، آموزش مدیریت استرس به شیوه شناختیرفتاری، امیددرمانی، آزمایش حمایتی، توانبخشی قلب، آموزش فیلم، مراقبت معنوی. گروههای بیماران جسمی مزمن، شامل دیابت نوع 2، مولتیپل اسکلروزیس، همودیالیز، سرطان پستان، نارسایی مزمن قلب، پیوند عروق کرونر، بروشیولیت انسدادی، انفارکتوس میوکارد، لوسمی، آسم و فشار خون.
در این بخش، براساس دادههای ارائهشده در گزارش هریک از پژوهشهای موردنظر، به محاسبه اندازه اثر الگوهای درمانی پرداخته شد. به همین منظور، اندازه اثر طبق مراحل فراتحلیل هویت و کرامر محاسبه شد و سپس با تبدیل هر r اثر به zr، محاسبه متوسط آنها و سرانجام تبدیل مجدد آن به حجم اثر، همه مطالعات ترکیب شدند. جدول شماره 2 نتایج فراتحلیل اثربخشی آزمایشات روانشناختی (روانیآموزشی) بر کیفیت خواب بیماران جسمی مزمن در ایران را نشان میدهد.
.jpg)
جدول شماره 2، مقدار سطح معناداری z ،r ،d کوهن و zr فیشر را برای هریک از مطالعات نشان میدهد. بالاترین اندازه اثر بهدستآمده مربوط به مطالعه 6 (بررسی تأثیر تمرینات هاتایوگا بر کیفیت خواب بیماران همودیالیزی، حاجیبالا و همکاران)، با اندازه اثر بهدستآمده 1/76 درصد با تأثیر اصلاحی 0/793 درصد است. کمترین اندازه اثر گزارششده مربوط به مطالعه 25 (بررسی تأثیر موسیقی ترجیحی بر کیفیت خواب بیماران تحت جراحی بایپس عروق کرونر و غیاثوندیان و همکاران) با اندازه 0/02 و تأثیر اصلاحی 0/020 است.
مهمترین هدف فراتحلیل، ترکیب یافتههای مطالعات متعدد بهصورت حجم اثر مرکب واحد است. شیوه این کار، محاسبه متوسط حجم اثرها است. جدول شماره 3، ترکیب نتایج حجم اثرهای مطالعات بررسیشده را نشان میدهد.
.jpg)
براساس نتایج بهدستآمده از جدول شماره 3، میانگین اندازه اثر بهدستآمده از مطالعات 0/99 درصد به دست آمد. جدول شماره 4، معناداری مطالعات ترکیبیافته را نشان میدهد.
.jpg)
براساس نتایج بهدستآمده از جدول شماره 4، سطح معناداری ترکیبی مطالعات انجامشده (0/00001>P) به دست آمد که نشاندهنده معنادار بودن مجموع اندازه اثر مطالعات مبتنی بر آزمایشات روانشناختی بر کیفیت خواب در بیماران جسمی مزمن در ایران است.
جدول شماره 5، نحوه تفسیر نتایج براساس اندازه اثر d کوهن را نشان میدهد.
.jpg)
اندازه اثر کلی مطالعه حاضر 0/99 درصد است که براساس نتایج جدول شماره 5 تفسیر d کوهن بالاست که معنادار است (0/00001>P).
بحث
فراتحلیل با یکپارچه کردن نتایج حاصل از پژوهشهای مختلف که روی نمونههای متعددی اجرا شدهاند، دیدگاه جامعتری از اثر متغیرهای مختلف ارائه میدهد. درواقع، با در کنار هم قرار دادن نتایج حاصل از انجام پژوهشها، نمونهای از یک جامعه و افراد مختلف را بررسی میکند. چنین یافتههایی در جوامعی همچون جامعه ایران که گوناگونی بیشتری دارد، مهمتر است، زیرا این گوناگونی، تفاوتهای بیشتری به همراه دارد و به ناچار باید اطلاعات متعددی از نمونههای مختلف این جامعه در دست داشت تا با یکپارچه کردن این اطلاعات، شباهتها را به دست آورد و با تفاوتها به شیوه مناسبی برخورد کرد. به بیان دیگر، روش فراتحلیل به پژوهشگر این امکان را میدهد که با مقایسه پژوهشها با یک روش، به شناختی بیشتر از پدیدهها برسد، زیرا با ترکیب مطالعات انجامشده نتیجهگیری کلی حاصل میشود [37].
یافتن و تعمیم نتایج مطالعات مختلف در حیطه آزمایشات روانشناختی بر بهبود کیفیت خواب بیماران جسمی مزمن از اهمیت زیادی برخوردار است که این پژوهش درپی انجام آن است. مطالعه حاضر میزان اندازه اثر را 0/99 درصد برآورد کرده که در ارزیابی تفسیری کوهن، نشاندهنده اندازه اثر بالاست و معنادار نیز است. درواقع، نتایج این فراتحلیل نشان داد آزمایشات روانشناختی، در بهبود وضعیت خواب در بیماران جسمی مزمن در ایران درمانهای مؤثری هستند. بنابراین فراتحلیل انجامشده، تأییدی بر نتایج مطالعاتی است که با هدف اثربخشی آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن در ایران طراحی شده است.
یافتههای بهدستآمده در پژوهش حاضر با پژوهشهای کودسی و همکاران [38]، ساروهانجان و همکاران [39]، موراسکی و همکاران [40] و نیز هنسن و همکاران [41] همراستا است. کودسی و همکاران [38] فراتحلیلی با عنوان بررسی فراتحلیل آزمایشات روانشناختی بر بهبود خواب در بزرگسالان جوان انجام دادند. این مطالعه سیستماتیک و مروری با هدف شناسایی اندازه اثر آزمایشات تصادفی کنترلشده، آزمایشات روانشناختی با بررسی 9 پایگاه داده الکترونیکی انجام شد. درمجموع 54 مقاله جهت ارزیابی انتخاب و براساس معیارهای ورود، 13 مطالعه برای انجام فراتحلیل مناسب بودند. اندازه اثر ترکیبی همه آزمایشات متوسط بود و این نشاندهنده اثربخشی معنادار آزمایشات روانشناختی بر کیفیت خواب در بزرگسالان جوان بود.
ساروهانجان و همکاران [39]، مطالعهای با عنوان اثربخشی آزمایشات روانشناختی بر بهبود خواب در دانشجویان دانشگاه که یک مطالعه فراتحلیل از مطالعات آزمایشی کنترلشده بود، انجام دادند. در این مطالعه، از بین مطالعات بررسیشده، تعداد 10 مطالعه با کارآزمایی تصادفی کنترلشده با نمونه 2408 نفر انجام شد. میانگین اندازه اثر کلی برای کیفیت خواب از تمام نتایج مطالعات حاکی از اندازه اثر متوسط تا زیاد برای جدول کوهن است. اندازه اثر بهدستآمده برای اختلالات خواب 0/79 درصد و مشکلات در شروع خواب 0/65 بود. هنسن و همکاران [41] نیز مطالعهای با هدف اثربخشی درمانهای روانشناختی برای کابوسهای مزمن خواب انجام دادند. اندازه اثر گزارششده برای این مطالعه 1/04 درصد بهدست آمد که نشان از اندازه اثر بالاست.
موراسکی و همکاران [40] مطالعهای با هدف بررسی سیستماتیک و فراتحلیل آزمایشات شناختیرفتاری برای بهبود سلامت خواب در بزرگسالان بدون اختلال خواب انجام دادند. پایگاههای اطلاعاتی با محدودیت سنی 18 تا 64 سالگی و متن کامل به زبان انگلیسی بررسی شد. 11 مطالعه معیارهای ورود را داشت. نتایج حاکی از اندازه اثر متوسط بود. آزمایشات مدیریت استرس، آرامسازی، کنترل محرک، بهداشت خواب و ورزش بیشترین اندازه اثر را داشتند.
در توضیح یافتههای پژوهش حاضر مبنی بر تأثیر آزمایشات روانشناختی بر کاهش مشکلات خواب میتوان گفت آزمایشات روانشناختی، ازجمله رویکرد شناختیرفتاری چندمؤلفهای باعث کاهش در برانگیختگی شناختی زمان خواب و کاهش رفتارهای مخرب خواب همچون ماندن در تختخواب میشود [42].
این رویکرد روانشناختی بر افکار و باورهای نادرست تأثیر میگذارد. همچنین طبق این آزمایشات روانی، بیخوابی میتواند نتیجه شرطیسازی نامناسب بین محرکهای محیطی مانند اتاق خواب و رفتارهای مغایر خواب همچون تماشای تلویزیون یا مطالعه در تختخواب باشد با محدودسازی و بهداشت خواب است. از روشهای آزمایشات روانشناختی، بازسازی یا تقویت رابطه بین خواب و محرک است که میتوان به حذف فعالیتهای مغایر خواب و تنظیم خواب بیداری اشاره کرد. آگاه شدن از مشکل خواب و اصلاح افکار بهواسطه فاجعه تلقی نکردن بیخوابی، انجام تکالیف با خاصیت درمانی و درک خطاهای شناختی و درهم شکستن عوامل شناختی تداومبخش منجر به درمان میشود [43, 44]. همچنین بهداشت خواب به گسترش آموزش افراد درباره تمرینهای سبک زندگی سالم است که سبب بهبود خواب میشود، اشاره دارد [45]. از دیگر آزمایشات درمانی، درمان خواب با قصد متناقض است که در این آزمایش به بیمار توصیه میشود بیدار بماند تا اضطراب ناشی از فشار به خواب را کاهش دهد [46].
نتایج مطالعه گلافروز و همکاران [47] نشان داد آموزش مراقبت از خود طبق مدل مراقبت پیگیر که 4 مرحله آشناسازی، حساسسازی، کنترل و ارزشیابی دارد، به افزایش کیفیت خواب بیماران مبتلابه دیانت نوع 2 منجر میشود. طبق این مدل، برای مثال، در مرحله حساسسازی، بیش از 20 عامل مؤثر بر کیفیت زندگی که براساس متون علمی معتبر تهیه شده است، بحث و بررسی میشود که میتواند بهعنوان عامل کمکی مهمی برای ارتقای سلامت افراد جامعه مورد توجه قرار بگیرد.
یکی دیگر از آزمایشات درمانی برای کیفیت خواب بیماران، موسیقیدرمانی است. موسیقیدرمانی هدفمند میتواند به بهبود کیفیت کلی خواب، کیفیت ذهنی خواب و کاهش مصرف داروهای خوابآور کمک کند [48]. در این روش با انحراف حواس و کاهش تمرکز بر محرکهای اضطرابآور محیطی به کاهش ضربان و کاهش اضطراب، افسردگی و تسکین دادن درد منجر میشود [49].
موسیقی میتواند به بهبود کیفیت خواب بیماران مبتلابه اختلالات خواب حاد و مزمن کمک کند و برای اختلالات خواب مزمن، موسیقی اثر دُز تجمعی را نشان داد و زمان پیگیری بیش از 3 هفته برای ارزیابی اثربخشی آن ضروری است [50]. آرامسازی پیشرونده عضلانی تکنیکی است که در آن فرد ازطریق انقباض فعال و سپس شُل کردن گروههای ماهیچهای خاص در یک حالت پیشرونده، باعث کسب احساس آرامش در خود میشود. در این روش، آرامش عضلات به آرامش ذهن منجر میشود، استرس و اضطراب را کاهش میدهد، از تولید افکار و هیجانات منفی جلوگیری میکند و به افزایش کیفیت خواب منجر میشود [51].
ماساژدرمانی بهعنوان یکی دیگر از عوامل روانی به بهبود کیفیت خواب در بیماران منجر میشود [52]. در این روش، ماساژ بهخودیخود ممکن است سطوح متفاوتی از آرامش را در بدن افراد تحتماساژ ایجاد کند و ازاینرو، میتواند سبب بهبود کیفیت خواب در سطوح مختلف شود [53, 54]. مراقبت معنوی نیز بهعنوان سپر و محافظی برای مقابله با مشکلات جسمی و روانی ناشی از بیمارهای مزمن و سخت به افراد کمک میکند تا با رویکردی فراتر از زندگی معمولی برای دستیابی به آرامش، رهایی از فشارهای روانی ناشی از بیماری و کیفیت خواب تلاش کنند [55]. ورزش و فعالیتهای بدنی نیز بهعنوان یک آزمایش غیردارویی الگوی خواب را بهبود میبخشد و با تنظیم دمای مرکزی بدن، ترشح ملاتونین و افزایش ترشح هورمون رشد بر بهبود کیفیت خواب افراد اثر مثبت میگذارد [56].
در پایان، توجه به زمینههای فرهنگی در جوامع مختلف میتواند در اثربخشی رویکردهای درمانی گوناگون مؤثر باشد. یکی از ویژگیهای بارز فراتحلیل این است که امکان مقایسه کارایی الگوهای درمانی مختلف را در بافتهای فرهنگی مختلف فراهم میکند. بههرحال، بهکارگیری رویکردهای درمانی مختلف در درمان مشکلات امری بدیهی است، اما آنچه بهتر است به آن توجه شود، میزان موفقیت اعمال الگوی درمانی موردنظر در رفع مشکل مطرحشده است.
در راستای نتایج این پژوهشها، پیشنهاد میشود درمانگران جهت بهبود کیفیت خواب علاوهبر آزمایشات روانشناختی، از درمانهای التقاطی یا درمانهای دارویی که اثربخشی آنها اثبات شدهاست، استفاده کنند. کمبود مطالعات اساسی و منسجم در حوزه اختلالات خواب از یکسو و اثربخشی آزمایشات روانشناختی در کاهش اختلالات خواب ازسویدیگر، باعث شده که نیاز به انجام مطالعات تکمیلی و ترکیب یافتههای حاصل از این مطالعات احساس و ادراک شود و مطالعه حاضر برای رفع این نیاز انجام شده است. بااینحال، تحقیقات بیشتری درباره میزان اثربخشی و تداوم اثرات درمانهای روانشناختی با تأکید بر تغییرات زیستشناختی نیاز است و محققان باید بهصورت علمی و متمرکز به این مسائل هم بپردازند.
پیشنهاد میشود فراتحلیل ها و مطالعات مروری بیشتری درخصوص اینکه آیا بین دارودرمانی یا آزمایشات روانشناختی تفاوت معناداری دارند یا نه و اینکه روشهای نوروساینس چقدر در کاهش مشکلات خواب تأثیر دارند، انجام شود.
نتایج این فراتحلیل برای تجزیهوتحلیل اثرات بلندمدت تعمیمپذیری محدودی دارد، زیرا فقط 6 مطالعه، دادههای پیگیر قابلاستفاده را در دورههای زمانی مختلف گزارش کردند. درعینحال، بهدلیل اینکه تنوع زیادی در آزمایشات روانشناختی بررسیشده در فراتحلیل حاضر وجود دارد،
پیشنهاد میشود سازوکارهای عمومی تغییر با یک مطالعه تحلیل محتوا یا بررسی مروری انجام شود. همچنین آزمایشات دارودرمانی نیز همواره در خط اولیه کاهش مشکلات خواب هستند و بهتر است مطالعهای با بررسی اثربخشی دارودرمانی بر کیفیت خواب انجام شود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مقاله حاصل یک مطالعه مروری است و دارای هیچ نمونه انسانی یا حیوانی نبوده است
حامی مالی
این پژوهش هیچگونه کمک مالی از سازمانهای دولتی، خصوصی و غیرانتفاعی دریافت نکرده است.
مشارکت نویسندگان
تمام نویسندگان در آمادهسازی این مقاله مشارکت داشتند.
یکی از نیازهای بشر خواب و استراحت است. در خواب ترمیم سلولی، آرامش و استراحت جسمی برقرار میشود که بهعنوان کمککننده به عملکرد بدن در رشد، یادگیری و تقویت حافظه درنظر گرفته میشود [1 ,2]. اختلالات خواب یکی از معضلات عمده بهداشت عمومی است که تأثیر قابلتوجه و منفی بر کارکرد جسمی و اجتماعی و همچنین کیفیت زندگی افراد دارد [3].
خواب و سلامت روان با یکدیگر پیوند و ارتباط دارند [4]. کیفیت خواب پایین با افسردگی [5]، اضطراب در بیماران قلبیعروقی [6] و افزایش ایدهپردازی خودکشی همراه و ارتباط مثبت دارد [7]. مختل شدن چرخه خواب و بیداری بر مختل شدن بسیاری از اعمال فیزیولوژیک بدن تأثیر میگذارد و باعث احساس خستگی، فقدان تمرکز حواس و اختلالات روانپزشکی و مرگومیر زودرس میشود [8].
بهعلاوه اختلالات خواب در افراد با افزایش خطر ابتلا به بیماریهای مزمن مانند چاقی، فشار خون بالا، دیابت نوع 2، سرطان و افسردگی همراه است [9]. اختلالات خواب در بیماران مبتلابه دیابت نوع 2 در جامعه ایرانی شیوع بالایی دارد و با سن و جنسیت زن نیز ارتباط دارد [10].
اختلالات خواببیداری به 2 گروه عمده تقسیم میشوند که شامل بدخوابیها و نابهنجاریهای خواب است. نابهنجاریهای خواب شامل رویدادهای رفتاری یا فیزیولوژیایی نابهنجاری هستند که در خواب رخ میدهند و عبارتاند از: اختلال برانگیختگی خواب بدون حرکت سریع چشم، اختلال کابوس، اختلال رفتار خواب با حرکت سریع چشم، نشانگان پای بیقرار و اختلال خواب ناشی از مواد/دارو. افراد مبتلابه انواع بدخوابیها نمیتوانند بهاندازه کافی بخوابند و از کیفیت خواب خود ناراضی هستند. با اینکه تمام شب را خوابیدهاند، احساس سرحالی نمیکنند که نشانههای آن اختلال بیخوابی، اختلال پرخوابی، حمله خواب، اختلال خواب مرتبط با تنفس و اختلال ریتم شبانهروزی [11].
باتوجهبه اهمیت اختلالات خواب، تاکنون تمهیدات بسیاری برای کاهش و پیشگیری از آنها اندیشه شده است. یکی از این راهها، درمان دارویی است. پژوهشهای مختلف نتایج متفاوتی از تأثیر داروهای خوابآور ملاتونین بر اختلالات خواب در مبتلایان به سرطان گزارش میکنند. مصرف ملاتونین تأثیر مثبتی بر مقایسههای کیفیت ذهنی خواب، مدت خواب، تأخیر در به خواب رفتن بیماران مبتلابه سرطان داشت [12]. ازسویدیگر، برخی از یافتهها نشان میدهد مصرف ملاتونین بهمدت 1 هفته نمیتواند بیخوابی در بیماران سرطانی در مرحله 4 را بهبود بخشد [13].
استفاده از دارودرمانی و داروهایی مانند بنزودیازپینها، ضدافسردگیها، دیفن هیدرامینها و داروهای ضدروانپریشی باعث کاهش تأخیر در به خواب رفتن یا افزایش طول مدت خواب میشوند، اما به وابستگی به دارو و عوارض جانبی همچون خوابآلودگی در طول روز، گیجی، سردردهای خفیف، آتاکسیا و اختلال در حافظه منجر میشوند [13, 14, 15 ,16]. علاوهبر روشهای دارویی، روشهایی مانند درمانهای روانشناختی نیز وجود دارد که نتایج متفاوتی درباره آنها وجود دارد. روشهای مبتنیبر ذهنآگاهی [17, 18]، درمانشناختی رفتاری [19]، رفتاردرمانی دیالکتیک [20] و روشهای گروهی رواندرمانی [21] از سایر روشهای کاهش اختلالات و مشکلات خواب محسوب میشود. تاکنون چندین مطالعه مروری و فراتحلیل درزمینه بررسی اثر آزمایشات روانشناختی و غیردارویی بر اختلالات خواب و مشکلات خواب انجام شده است [22, 23, 24, 25, 26] که نتایج آنها نشان میدهد آزمایشات روانی بر کاهش مشکلات خواب مؤثر است.
در درمان شناختیرفتاری برای بیخوابی، عناصر درمان شامل آموزش روانی، درمان شناختی، راهبردهای رفتاری و آموزش آرامسازی است، درحالیکه هریک از این عناصر بهصورت مجزا میتوانند ارائه شوند، درمان شناختیرفتاری با عناصر چندگانه، رویکرد ترجیحی است. ازجمله این مؤلفهها بازسازی شناختی است که نشانه افکار ناسازگارانه و عقاید ناکارآمد درباره خواب است و بهمنظور کاهش اضطراب مرتبط با خواب بهکار میرود. کنترل محرک نیز دربرگیرنده محدود کردن رفتارهایی است که در اتاق خواب رخ میدهد و اطمینان حاصل کردن از اینکه دورههای طولانی بیداری در تختخواب رخ نمیدهد. محدودیت خواب نیز به این مطلب اشاره دارد که زمان در بستر بودن را محدود کرده و خواب را تحکیم میکند و انرژی خواب را افزایش میدهد [27].
در درمان ذهنآگاهی تکنیکهایی به مراجعهکننده آموزش داده میشود که بتواند توجه او را در زمان نگه دارد و بهجای اجتناب از تجربیات درونی به اضطراب بیشتر توجه شده و پذیرفته میشود. ازاینرو، تمرینات ذهنآگاهی تحمل پریشانی مراجعین را افزایش میدهد و از اجتناب که بهصورت عادت رخ میدهد، جلوگیری میکند و عملکرد سالم ذهنبدن را بهبود و ارتقا میدهد. درواقع، تغییر ارتباط با محتواهای شناختی و مدیریت فرایندهای فکری میتواند به بیماران با بیخوابی کمک کند و از چرخه نشخوار فکری، برانگیختگی و افکار منفی خارج شوند [28, 29].
یک فراتحلیل از 59 کارآزمایی و 2102 بیمار مبتلابه بیخوابی مزمن نشان داد آزمایشات روانشناختی، بهطور میانگین 5 ساعت از زمان درمان، باعث ایجاد تغییرات قابل اعتماد در تأخیر خواب و زمان بیداری پس از شروع خواب میشود. تنها با دارودرمانی 30 درصد کاهش مییابد. بهبودهای بالینی در پیگیری متوسط 6 ماه حفظ شد. همچنین کنترل محرکها و محدودیت خواب، مؤثرترین روشهای درمانی تکنفره بودند، درحالیکه آموزش بهداشت خواب هنگامی که بهتنهایی استفاده میشد، مؤثر نبود [30].
درمان شناختیرفتاری برای بیخوابی ترکیبی از درمان شناختی، درمان کنترل محرک و درمان محدودیت خواب با یا بدون استفاده از ریلکسیشن درمانی است. درمان شناختی شامل مشاوره و نوشتن افکار روزانه بیمار در یک مجله یا دفتر خاطرات است. نوشتن افکار و نگرانیهای ناراحتکننده قبل از خواب ممکن است به انتقال این افکار به کاغذ و پاکسازی ذهن کمک و خواب را آسانتر کند. هدف تغییر تصورات غلط، باورها و نگرشهای بیمار است که مانع خواب میشود. شواهد کافی برای توصیه درمان شناختی بهعنوان یک روش واحد وجود ندارد [15].
مطالعات مربوط به درمان ترکیبی، نتایج غیرقطعی و متغیری نشان میدهد. این تحقیقات مزیت روشنی برای درمان ترکیبی نسبت به درمان شناختیرفتاری بهتنهایی نشان نمیدهد [31، 32]. در سال های اخیر بهدلیل مشکلات خواب در بیماران جسمی مزمن در هزینه و زمان، پژوهشگران آزمایشات متعددی بهصورت گروهی و فردی اجرا کردند و میزان کاهش نشانههای مشکلات خواب را در آزمودنیهای آزمایششده و گروه کنترل مقایسه کردهاند، اما هنوز نظرات کارشناسان درزمینه اثربخشی این رویکرد درمانی، متفاوت است.
باتوجهبه مطالب یادشده، دانش نظری حاصل از انجام این پژوهش به خاطر خلاصه سازی و یکپارچهسازی نتایج پژوهشهای متعدد نسبت به یافته های پژوهش های منفرد، اهمیت بیشتری دارد و به نظریهپردازان و درمانگران حوزه روانشناسی در روشن ساختن میزان اثربخشی آزمایشات روانشناختی کمک میکند.
از جنبه کاربردی، چنانچه در این پژوهش میزان تأثیرگذاری آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن مشخص شود، درمانگران میتوانند با اطمینان خاطر بیشتری آن را برای افراد بهکار بسته و عملکرد آنها را بهبود بخشند. ازسویدیگر، درصورتی که براساس این فراتحلیل بتوان به نتایج منسجمی از موضوع رسید، همین امر میتواند پژوهشگران را از صرف زمان و هزینه برای تحقیقات تکراری در این حوزه بینیاز کند.
همچنین ازنظر روششناختی نیز با وجود اینکه تاکنون پژوهشهای متعددی به بررسی اثربخشی این رویکرد درمانی روی مراجعان بهصورت انفرادی و گروهی پرداخته، اما در ایران پژوهش منسجم و فراگیری با روش فراتحلیل به ارزیابی این پژوهشها نپرداخته است. ازسویدیگر، باتوجهبه اینکه تحقیقات زیادی دررابطهبا اثربخشی آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن در ایران وجود دارد، بهنظر میرسد انجام یک فراتحلیل به روشن ساختن مقدار واقعی تأثیر آزمایشات کمک میکند و میزان اثربخشی این آزمایشات را مشخص خواهد کرد.
بهعبارت روشنتر، با انجام فراتحلیل میتوان دیدگاه دقیق و جامعتری نسبت به کارایی الگوی آزمایشی تحریک الکتریکی جریان مستقیم فراجمجمهای در کشور به دست آورد. باتوجهبه مطالب فوق، پژوهش حاضر بر آن است تا با مطالعه فراتحلیل میزان اثربخشی آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن بررسی کند.
مواد و روشها
در پژوهش حاضر براساس هدف پژوهشی مطرحشده، روش پژوهش از نوع فراتحلیل است. گلاس مفهوم فراتحلیل را در سال 1796 برای اولین بار مطرح کرد. فراتحلیل، ازجمله روشهایی است که به حل تناقضها در پژوهشهای روانشناختی و دیگر علوم رفتاری و رسیدن به نتایج دقیقتر کمک میکند. بنابراین فراتحلیل ترکیب نتایج عددی حاصل از چند مطالعه، برآورد دقیق و کاملی را ارائه میدهد. درواقع، فراتحلیل روشی است که به کمک آن میتوان تفاوتهای موجود در تحقیقات انجامشده را استنتاج کرد و در رسیدن به نتایج کلی و کاربردی از آنها بهره جست [33]. اصل اساسی و مهم در مطالعات مبتنی بر فراتحلیل، محاسبه اندازه اثر برای تحقیقات مجزا و برگرداندن آنها به یک ماتریس مشترک عمومی و ترکیب آنها برای دستیابی به میانگین تأثیر است. در فراتحلیل با داشتن آمارههایی مانند T ،F ،X میتوان شاخص اندازه اثر مربوط به r را برآورد کرد [34].
جامعه آماری پژوهش حاضر، همه پژوهشها، رسالههای دکتری و کارشناسی ارشد و پژوهشهای چاپشده در مجلات علمیپژوهشی در داخل و خارج از کشور بود که بین سالهای 1382-1400 درزمینه آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن در ایران انجام شدهاست که ازنظر روششناسی (فرضیهسازی، روش تحقیق، جامعه، هدف، حجم نمونه، روش نمونهگیری، ابزار اندازهگیری، روایی و اعتبار ابزار اندازهگیری، تحلیل آماری و صحیح بودن محاسبات آماری) شرایط لازم را داشتند. درمجموع، 31 مطالعه با 31 اندازه اثر به عنوان نمونه مطالعه بررسی شدند.
مهمترین مسئله در فراتحلیل، جستوجوی مطالعات در منابع مختلف است [34]. منابع جستوجو در پژوهش حاضر عبارت بودند از پایاننامههای کارشناسی ارشد و دکتری (مراجعه پژوهشگر به منابع دیجیتال کتابخانه و دانشگاه)، مجلات علمیپژوهشی در حوزه روانشناسی، علومتربیتی، پزشکی، بانک منابع اطلاعاتی جهاد دانشگاهی و مراکز اسناد ایران. منابعی استفاده و تحلیل شدند که در ایران به بررسی تأثیر آزمایشات روانشناختی (روانیآموزشی) بر کیفیت خواب بیماران جسمی مزمن در ایران پرداخته بودند و همچنین مقالاتی که پژوهشگران ایرانی در مجلات بینالمللی خارج از کشور به چاپ رسانده بودند.
در فراتحلیل انجامشده، تمام پژوهشهایی که ازنظر روششناختی شرایط لازم را احراز کردهاند، تجزیهوتحلیل شدند. از همه منابعی که ملاکهای درونگنجی داشتهاند، استفاده شده است. بهعبارتی، ملاکهای درونگنجی برای فراتحلیل صورتگرفته عبارتاند از:
1. موضوع پژوهش «آزمایشات روانشناختی و کیفیت خواب در بیماران جسمی مزمن» باشد.
2. پژوهش گروهی باشد، یعنی مطالعات انفرادی، بررسی مروری و همبستگی برای تحلیل قابلقبول نبودند.
3. تحقیقات بهصورت شبهآزمایشی باشند.
4. از ابزارهای معتبر و مقیاسهای دقیق که روایی و اعتبار کافی داشتهاند، استفاده کرده باشند.
ابزار استفادهشده در این پژوهش، چکلیست تحلیل محتوا بود. از این چکلیست برای انتخاب پایاننامهها، طرحهای تحقیقاتی و مقالات پژوهشی دارای ملاکهای ورود و استخراج اطلاعات لازم برای انجام فراتحلیل از محتوای آنها استفاده شد و چکلیست یادشده شامل مؤلفههای زیر بود: عنوان پژوهشهای انجام شده، نام پژوهشگر، متغیر بررسیشده، حجم نمونه، آماره استفادهشده، میزان آماره و سطح معناداری بود. فراتحلیلگران با داشتن مقادیر میانگین، واریانس، انحرافمعیار و آماره استفادهشده گروهها، قادر به محاسبه اندازه اثر هستند، اما رایجترین شاخصها r و d هستند که d برای تفاوتهای گروهی و r برای مطالعات همبستگی بهکار میبرند [35].
باتوجهبه لیست تحقیقات موردنظر و مراجعه به آنها و با درنظر گرفتن معیارهای یادشده، 31 مطالعه با 31 اندازه اثر تأیید شدند که لیست تفصیلی آنها همراه با اطلاعات توصیفی در جدول شماره 1 ارائه شده است.



محاسبات دستی انجام شده است. مراحل اجرای این فراتحلیل بر مبنای مراحل فراتحلیل هویت و کرامر انجام شده [36] و به شرح زیر است که در پژوهش حاضر از آن استفاده شده است:
1. تعریف متغیرهای پژوهش،
2. جستوجوی پایگاههای اطلاعاتی،
3. بررسی پژوهشها،
4. محاسبه اندازه اثر برای هر مطالعه،
5. ترکیب اندازه اثر مطالعات،
6. معناداری مطالعات ترکیبیافته.
جدول شماره 1، چکلیست مطالعات فراتحلیل آزمایشات روانشناختی (روانیآموزشی) بر کیفیت خواب بیماران جسمی مزمن به شیوه هویت و کرامر (2005) در ایران (1382-1400) را نشان میدهد.
یافتهها
از مجموع 57 مطالعه، 31 مطالعه شامل 1813 شرکتکننده معیارهای واجد شرایط را داشتند. آزمایشات عبارتاند از: مراقبت پیگیر، ماساژدرمانی، آرامسازی پیشرونده عضلانی، رواندرمانی گروهی شناختیرفتاری، ذهنآگاهی، هاتایوگا، تجسم هدایتشده، تمرین تناوبی، آموزش بهداشت خواب، ماساژ پا، آرامسازی فک، گروه درمانی آموزش مدیریت خشم، رواندرمانی مثبتگرا، برنامه مراقبتی خاص، آموزش مدیریت استرس به شیوه شناختیرفتاری، امیددرمانی، آزمایش حمایتی، توانبخشی قلب، آموزش فیلم، مراقبت معنوی. گروههای بیماران جسمی مزمن، شامل دیابت نوع 2، مولتیپل اسکلروزیس، همودیالیز، سرطان پستان، نارسایی مزمن قلب، پیوند عروق کرونر، بروشیولیت انسدادی، انفارکتوس میوکارد، لوسمی، آسم و فشار خون.
در این بخش، براساس دادههای ارائهشده در گزارش هریک از پژوهشهای موردنظر، به محاسبه اندازه اثر الگوهای درمانی پرداخته شد. به همین منظور، اندازه اثر طبق مراحل فراتحلیل هویت و کرامر محاسبه شد و سپس با تبدیل هر r اثر به zr، محاسبه متوسط آنها و سرانجام تبدیل مجدد آن به حجم اثر، همه مطالعات ترکیب شدند. جدول شماره 2 نتایج فراتحلیل اثربخشی آزمایشات روانشناختی (روانیآموزشی) بر کیفیت خواب بیماران جسمی مزمن در ایران را نشان میدهد.
.jpg)
جدول شماره 2، مقدار سطح معناداری z ،r ،d کوهن و zr فیشر را برای هریک از مطالعات نشان میدهد. بالاترین اندازه اثر بهدستآمده مربوط به مطالعه 6 (بررسی تأثیر تمرینات هاتایوگا بر کیفیت خواب بیماران همودیالیزی، حاجیبالا و همکاران)، با اندازه اثر بهدستآمده 1/76 درصد با تأثیر اصلاحی 0/793 درصد است. کمترین اندازه اثر گزارششده مربوط به مطالعه 25 (بررسی تأثیر موسیقی ترجیحی بر کیفیت خواب بیماران تحت جراحی بایپس عروق کرونر و غیاثوندیان و همکاران) با اندازه 0/02 و تأثیر اصلاحی 0/020 است.
مهمترین هدف فراتحلیل، ترکیب یافتههای مطالعات متعدد بهصورت حجم اثر مرکب واحد است. شیوه این کار، محاسبه متوسط حجم اثرها است. جدول شماره 3، ترکیب نتایج حجم اثرهای مطالعات بررسیشده را نشان میدهد.
.jpg)
براساس نتایج بهدستآمده از جدول شماره 3، میانگین اندازه اثر بهدستآمده از مطالعات 0/99 درصد به دست آمد. جدول شماره 4، معناداری مطالعات ترکیبیافته را نشان میدهد.
.jpg)
براساس نتایج بهدستآمده از جدول شماره 4، سطح معناداری ترکیبی مطالعات انجامشده (0/00001>P) به دست آمد که نشاندهنده معنادار بودن مجموع اندازه اثر مطالعات مبتنی بر آزمایشات روانشناختی بر کیفیت خواب در بیماران جسمی مزمن در ایران است.
جدول شماره 5، نحوه تفسیر نتایج براساس اندازه اثر d کوهن را نشان میدهد.
.jpg)
اندازه اثر کلی مطالعه حاضر 0/99 درصد است که براساس نتایج جدول شماره 5 تفسیر d کوهن بالاست که معنادار است (0/00001>P).
بحث
فراتحلیل با یکپارچه کردن نتایج حاصل از پژوهشهای مختلف که روی نمونههای متعددی اجرا شدهاند، دیدگاه جامعتری از اثر متغیرهای مختلف ارائه میدهد. درواقع، با در کنار هم قرار دادن نتایج حاصل از انجام پژوهشها، نمونهای از یک جامعه و افراد مختلف را بررسی میکند. چنین یافتههایی در جوامعی همچون جامعه ایران که گوناگونی بیشتری دارد، مهمتر است، زیرا این گوناگونی، تفاوتهای بیشتری به همراه دارد و به ناچار باید اطلاعات متعددی از نمونههای مختلف این جامعه در دست داشت تا با یکپارچه کردن این اطلاعات، شباهتها را به دست آورد و با تفاوتها به شیوه مناسبی برخورد کرد. به بیان دیگر، روش فراتحلیل به پژوهشگر این امکان را میدهد که با مقایسه پژوهشها با یک روش، به شناختی بیشتر از پدیدهها برسد، زیرا با ترکیب مطالعات انجامشده نتیجهگیری کلی حاصل میشود [37].
یافتن و تعمیم نتایج مطالعات مختلف در حیطه آزمایشات روانشناختی بر بهبود کیفیت خواب بیماران جسمی مزمن از اهمیت زیادی برخوردار است که این پژوهش درپی انجام آن است. مطالعه حاضر میزان اندازه اثر را 0/99 درصد برآورد کرده که در ارزیابی تفسیری کوهن، نشاندهنده اندازه اثر بالاست و معنادار نیز است. درواقع، نتایج این فراتحلیل نشان داد آزمایشات روانشناختی، در بهبود وضعیت خواب در بیماران جسمی مزمن در ایران درمانهای مؤثری هستند. بنابراین فراتحلیل انجامشده، تأییدی بر نتایج مطالعاتی است که با هدف اثربخشی آزمایشات روانشناختی بر کیفیت خواب بیماران جسمی مزمن در ایران طراحی شده است.
یافتههای بهدستآمده در پژوهش حاضر با پژوهشهای کودسی و همکاران [38]، ساروهانجان و همکاران [39]، موراسکی و همکاران [40] و نیز هنسن و همکاران [41] همراستا است. کودسی و همکاران [38] فراتحلیلی با عنوان بررسی فراتحلیل آزمایشات روانشناختی بر بهبود خواب در بزرگسالان جوان انجام دادند. این مطالعه سیستماتیک و مروری با هدف شناسایی اندازه اثر آزمایشات تصادفی کنترلشده، آزمایشات روانشناختی با بررسی 9 پایگاه داده الکترونیکی انجام شد. درمجموع 54 مقاله جهت ارزیابی انتخاب و براساس معیارهای ورود، 13 مطالعه برای انجام فراتحلیل مناسب بودند. اندازه اثر ترکیبی همه آزمایشات متوسط بود و این نشاندهنده اثربخشی معنادار آزمایشات روانشناختی بر کیفیت خواب در بزرگسالان جوان بود.
ساروهانجان و همکاران [39]، مطالعهای با عنوان اثربخشی آزمایشات روانشناختی بر بهبود خواب در دانشجویان دانشگاه که یک مطالعه فراتحلیل از مطالعات آزمایشی کنترلشده بود، انجام دادند. در این مطالعه، از بین مطالعات بررسیشده، تعداد 10 مطالعه با کارآزمایی تصادفی کنترلشده با نمونه 2408 نفر انجام شد. میانگین اندازه اثر کلی برای کیفیت خواب از تمام نتایج مطالعات حاکی از اندازه اثر متوسط تا زیاد برای جدول کوهن است. اندازه اثر بهدستآمده برای اختلالات خواب 0/79 درصد و مشکلات در شروع خواب 0/65 بود. هنسن و همکاران [41] نیز مطالعهای با هدف اثربخشی درمانهای روانشناختی برای کابوسهای مزمن خواب انجام دادند. اندازه اثر گزارششده برای این مطالعه 1/04 درصد بهدست آمد که نشان از اندازه اثر بالاست.
موراسکی و همکاران [40] مطالعهای با هدف بررسی سیستماتیک و فراتحلیل آزمایشات شناختیرفتاری برای بهبود سلامت خواب در بزرگسالان بدون اختلال خواب انجام دادند. پایگاههای اطلاعاتی با محدودیت سنی 18 تا 64 سالگی و متن کامل به زبان انگلیسی بررسی شد. 11 مطالعه معیارهای ورود را داشت. نتایج حاکی از اندازه اثر متوسط بود. آزمایشات مدیریت استرس، آرامسازی، کنترل محرک، بهداشت خواب و ورزش بیشترین اندازه اثر را داشتند.
در توضیح یافتههای پژوهش حاضر مبنی بر تأثیر آزمایشات روانشناختی بر کاهش مشکلات خواب میتوان گفت آزمایشات روانشناختی، ازجمله رویکرد شناختیرفتاری چندمؤلفهای باعث کاهش در برانگیختگی شناختی زمان خواب و کاهش رفتارهای مخرب خواب همچون ماندن در تختخواب میشود [42].
این رویکرد روانشناختی بر افکار و باورهای نادرست تأثیر میگذارد. همچنین طبق این آزمایشات روانی، بیخوابی میتواند نتیجه شرطیسازی نامناسب بین محرکهای محیطی مانند اتاق خواب و رفتارهای مغایر خواب همچون تماشای تلویزیون یا مطالعه در تختخواب باشد با محدودسازی و بهداشت خواب است. از روشهای آزمایشات روانشناختی، بازسازی یا تقویت رابطه بین خواب و محرک است که میتوان به حذف فعالیتهای مغایر خواب و تنظیم خواب بیداری اشاره کرد. آگاه شدن از مشکل خواب و اصلاح افکار بهواسطه فاجعه تلقی نکردن بیخوابی، انجام تکالیف با خاصیت درمانی و درک خطاهای شناختی و درهم شکستن عوامل شناختی تداومبخش منجر به درمان میشود [43, 44]. همچنین بهداشت خواب به گسترش آموزش افراد درباره تمرینهای سبک زندگی سالم است که سبب بهبود خواب میشود، اشاره دارد [45]. از دیگر آزمایشات درمانی، درمان خواب با قصد متناقض است که در این آزمایش به بیمار توصیه میشود بیدار بماند تا اضطراب ناشی از فشار به خواب را کاهش دهد [46].
نتایج مطالعه گلافروز و همکاران [47] نشان داد آموزش مراقبت از خود طبق مدل مراقبت پیگیر که 4 مرحله آشناسازی، حساسسازی، کنترل و ارزشیابی دارد، به افزایش کیفیت خواب بیماران مبتلابه دیانت نوع 2 منجر میشود. طبق این مدل، برای مثال، در مرحله حساسسازی، بیش از 20 عامل مؤثر بر کیفیت زندگی که براساس متون علمی معتبر تهیه شده است، بحث و بررسی میشود که میتواند بهعنوان عامل کمکی مهمی برای ارتقای سلامت افراد جامعه مورد توجه قرار بگیرد.
یکی دیگر از آزمایشات درمانی برای کیفیت خواب بیماران، موسیقیدرمانی است. موسیقیدرمانی هدفمند میتواند به بهبود کیفیت کلی خواب، کیفیت ذهنی خواب و کاهش مصرف داروهای خوابآور کمک کند [48]. در این روش با انحراف حواس و کاهش تمرکز بر محرکهای اضطرابآور محیطی به کاهش ضربان و کاهش اضطراب، افسردگی و تسکین دادن درد منجر میشود [49].
موسیقی میتواند به بهبود کیفیت خواب بیماران مبتلابه اختلالات خواب حاد و مزمن کمک کند و برای اختلالات خواب مزمن، موسیقی اثر دُز تجمعی را نشان داد و زمان پیگیری بیش از 3 هفته برای ارزیابی اثربخشی آن ضروری است [50]. آرامسازی پیشرونده عضلانی تکنیکی است که در آن فرد ازطریق انقباض فعال و سپس شُل کردن گروههای ماهیچهای خاص در یک حالت پیشرونده، باعث کسب احساس آرامش در خود میشود. در این روش، آرامش عضلات به آرامش ذهن منجر میشود، استرس و اضطراب را کاهش میدهد، از تولید افکار و هیجانات منفی جلوگیری میکند و به افزایش کیفیت خواب منجر میشود [51].
ماساژدرمانی بهعنوان یکی دیگر از عوامل روانی به بهبود کیفیت خواب در بیماران منجر میشود [52]. در این روش، ماساژ بهخودیخود ممکن است سطوح متفاوتی از آرامش را در بدن افراد تحتماساژ ایجاد کند و ازاینرو، میتواند سبب بهبود کیفیت خواب در سطوح مختلف شود [53, 54]. مراقبت معنوی نیز بهعنوان سپر و محافظی برای مقابله با مشکلات جسمی و روانی ناشی از بیمارهای مزمن و سخت به افراد کمک میکند تا با رویکردی فراتر از زندگی معمولی برای دستیابی به آرامش، رهایی از فشارهای روانی ناشی از بیماری و کیفیت خواب تلاش کنند [55]. ورزش و فعالیتهای بدنی نیز بهعنوان یک آزمایش غیردارویی الگوی خواب را بهبود میبخشد و با تنظیم دمای مرکزی بدن، ترشح ملاتونین و افزایش ترشح هورمون رشد بر بهبود کیفیت خواب افراد اثر مثبت میگذارد [56].
در پایان، توجه به زمینههای فرهنگی در جوامع مختلف میتواند در اثربخشی رویکردهای درمانی گوناگون مؤثر باشد. یکی از ویژگیهای بارز فراتحلیل این است که امکان مقایسه کارایی الگوهای درمانی مختلف را در بافتهای فرهنگی مختلف فراهم میکند. بههرحال، بهکارگیری رویکردهای درمانی مختلف در درمان مشکلات امری بدیهی است، اما آنچه بهتر است به آن توجه شود، میزان موفقیت اعمال الگوی درمانی موردنظر در رفع مشکل مطرحشده است.
در راستای نتایج این پژوهشها، پیشنهاد میشود درمانگران جهت بهبود کیفیت خواب علاوهبر آزمایشات روانشناختی، از درمانهای التقاطی یا درمانهای دارویی که اثربخشی آنها اثبات شدهاست، استفاده کنند. کمبود مطالعات اساسی و منسجم در حوزه اختلالات خواب از یکسو و اثربخشی آزمایشات روانشناختی در کاهش اختلالات خواب ازسویدیگر، باعث شده که نیاز به انجام مطالعات تکمیلی و ترکیب یافتههای حاصل از این مطالعات احساس و ادراک شود و مطالعه حاضر برای رفع این نیاز انجام شده است. بااینحال، تحقیقات بیشتری درباره میزان اثربخشی و تداوم اثرات درمانهای روانشناختی با تأکید بر تغییرات زیستشناختی نیاز است و محققان باید بهصورت علمی و متمرکز به این مسائل هم بپردازند.
پیشنهاد میشود فراتحلیل ها و مطالعات مروری بیشتری درخصوص اینکه آیا بین دارودرمانی یا آزمایشات روانشناختی تفاوت معناداری دارند یا نه و اینکه روشهای نوروساینس چقدر در کاهش مشکلات خواب تأثیر دارند، انجام شود.
نتایج این فراتحلیل برای تجزیهوتحلیل اثرات بلندمدت تعمیمپذیری محدودی دارد، زیرا فقط 6 مطالعه، دادههای پیگیر قابلاستفاده را در دورههای زمانی مختلف گزارش کردند. درعینحال، بهدلیل اینکه تنوع زیادی در آزمایشات روانشناختی بررسیشده در فراتحلیل حاضر وجود دارد،
پیشنهاد میشود سازوکارهای عمومی تغییر با یک مطالعه تحلیل محتوا یا بررسی مروری انجام شود. همچنین آزمایشات دارودرمانی نیز همواره در خط اولیه کاهش مشکلات خواب هستند و بهتر است مطالعهای با بررسی اثربخشی دارودرمانی بر کیفیت خواب انجام شود.
ملاحظات اخلاقی
پیروی از اصول اخلاق پژوهش
این مقاله حاصل یک مطالعه مروری است و دارای هیچ نمونه انسانی یا حیوانی نبوده است
حامی مالی
این پژوهش هیچگونه کمک مالی از سازمانهای دولتی، خصوصی و غیرانتفاعی دریافت نکرده است.
مشارکت نویسندگان
تمام نویسندگان در آمادهسازی این مقاله مشارکت داشتند.
References
1.Bozorg Sohrabi F, Soleymani A, Habibi MR, Emami zeydi A, Nejad Gorji HS, Hasanzade kiab F. [Sleep quality and its related factors in nurses, work in open heart intensive care Units in Mazandaran providence: A cross-sectional study (Persian)]. Journal of Health Breeze. 2014; 2(1):18-23. [Link]
2.Mohammadian M, Khosravi A, Nohi S, Mousavi SA. [Factor associated with self-reported sleep quality in adults-a population based study (Persian)]. Knowledge and Health. 2018; 12(4):1-6. [Link]
3.Redline S, Foody J. Sleep disturbances: Time to join the top 10 potentially modifiable cardiovascular risk factors? Circulation. 2011; 124(19):2049-51. [PMID]
4.Zou P, Wang X, Sun L, Liu K, Hou G, Yang W, et al. Poorer sleep quality correlated with mental health problems in college students: A longitudinal observational study among 686 males. Journal of Psychosomatic Research. 2020, 136:110177. [PMID]
5.Liu X, Wang C, Qiao X, Si H, Jin Y. Sleep quality, depression and frailty among Chinese community-dwelling older adults. Geriatric Nursing. 2021, 42(3):714-20. [DOI:10.1016/j.gerinurse.2021.02.020] [PMID]
6.Matsuda R, Kohno T, Kohsaka S, Fukuoka R, Maekawa Y, Sano M, et al. The prevalence of poor sleep quality and its association with depression and anxiety scores in patients admitted for cardiovascular disease: A cross-sectional designed study. International Journal of Cardiology. 2017; 228:977-82. [PMID]
7.Shi X, Xu L, Wang Z, Wang Sh, Wang A, Hu X, et al. Poor sleep quality and suicidal ideation among Chinese community adults: A moderated mediation model of mental distress and family functioning. Current Psychology. 2021; 1-12. [DOI:10.1007/s12144-021-01845-x]
8.Serin Y, Acar Tek N. Effect of circadian rhythm on metabolic processes and the regulation of energy balance. Annals of Nutrition & Metabolism. 2019; 74(4):322-30. [PMID]
9.Institute of Medicine (US) Committee on Sleep Medicine and Research. Sleep disorders and sleep deprivation: An unmet public health problem. Washington (DC): National Academies Press; 2006. [PMID]
10.Khorasani ZM, Ravan VR, Hejazi S. Evaluation of the prevalence of sleep disorder among patients with type 2 diabetes mellitus referring to Ghaem Hospital from 2016 to 2017. Current Diabetes Reviews. 2021; 17(2):214-21. [PMID]
11.Arlington: American Psychiatric Association. Diagnostic and statistical manual of mental disorders. Virginia: American Psychiatric Association; 2013. [DOI:10.1176/appi.books.9780890425596]
12.Farshchian N, Shirzadi M, Farshchian F, Tanhaye S, Heydarheydari S, Amirifard N. [Evaluation of the melatonin effect on sleep quality in cancer patients (Persian)]. Tehran University Medical Journal. 2020; 78(1):38-42. [Link]
13.Farahbakhsh A, Dehghani F. [Effectiveness of Mindfulness therapy in sleep quality and mental health of women with insomnia disorder (Persian)]. Journal of Torbat Heydariyeh University of Medical Sciences. 2016; 4(3):8-15. [Link]
14.Tsai JH, Yang P, Chen CC, Chung W, Tang TC, Wang SY, et al. Zolpidem-induced amnesia and somnambulism: Rare occurrences? European Neuropsychopharmacology. 2009; 19(1):74-6. [PMID]
15.Morgenthaler T, Kramer M, Alessi C, Friedman L, Boehlecke B, Kapur V, et al. Practice parameters for the psychological and behavioral treatment of insomnia: An update. An American Academy of Sleep Medicine Report. 2006, 29(11):1415-9. [DOI:10.1093/sleep/29.11.1415]
16.Han KH, Kim SY, Chung SY. Effect of acupuncture on patients with insomnia: Study protocols for a randomized controlled trial. Trials. 2014; 15:403. [PMID] [PMCID]
17.Rusch HL, Rosario M, Levison LM, Olivera A, Livingston WS, Wu T, et al. The effect of mindfulness meditation on sleep quality: A systematic review and meta-analysis of randomized controlled trials. Annals of the New York Academy of Sciences. 2019; 1445(1):5-16. [PMID] [PMCID]
18.Jones BJ, Kaur S, Miller M, Spencer RMC. Mindfulness-based stress reduction benefits psychological well-being, sleep quality, and athletic performance in female collegiate rowers. Frontiers in Psychology. 2020; 11:572980 [PMID] [PMCID]
19.Perfect MM, Elkins GR. Cognitive-behavioral therapy and hypnotic relaxation to treat sleep problems in an adolescent with diabetes. Journal of Clinical Psychology. 2010; 66(11):1205-15. [DOI:10.1002/jclp.20732] [PMID] [PMCID]
20.Mohamadi J, Gholamrezae S, Azizi A. [Effectiveness of dialectical behavior therapy on quality ofsleep and anxiety in patients with irritable bowel syndrome (Persian)]. Iranian Journal of Psychiatric Nursing. 2015; 3(2):21-30. [Link]
21.Mao H, Ji Y, Xu Y, Tang G, Yu Z, Xu L, et al. Group cognitive-behavioral therapy in insomnia: A cross-sectional case-controlled study. Neuropsychiatric Disease and Treatment. 2017; 13:2841-8. [PMID] [PMCID]
22.Salari N, Khazaie H, Hosseinian-Far A, Khaledi-Paveh B, Ghasemi H, Mohammadi M, et al. The effect of acceptance and commitment therapy on insomnia and sleep quality: A systematic review. BMC Neurology. 2020; 20(1):300. [PMID] [PMCID]
23.Papaconstantinou E, Cancelliere C, Verville L, Wong JJ, Connell G, Yu H, et al. Effectiveness of non-pharmacological interventions on sleep characteristics among adults with musculoskeletal pain and a comorbid sleep problem: A systematic review. Chiropractic & Manual Therapies. 2021; 29(1):23. [DOI:10.1186/s12998-021-00381-6] [PMID] [PMCID]
24.Mitchell LJ, Bisdounis L, Ballesio A, Omlin X, Kyle SD. The impact of cognitive behavioural therapy for insomnia on objective sleep parameters: A meta-analysis and systematic review. Sleep Medicine Reviews. 2019; 47:90-102. [DOI:10.1016/j.smrv.2019.06.002] [PMID]
25.Trauer JM, Qian MY, Doyle JS, Rajaratnam SM, Cunnington D. Cognitive behavioral therapy for chronic insomnia: A systematic review and meta-analysis. Annals of Internal Medicine. 2015; 163(3):191-204. [DOI:10.7326/M14-2841] [PMID]
26.Wu JQ, Appleman ER, Salazar RD, Ong JC. Cognitive behavioral therapy for insomnia comorbid with psychiatric and medical conditions: A meta-analysis. JAMA Internal Medicine. 2015; 175(9):1461-72. [DOI:10.1001/jamainternmed.2015.3006] [PMID]
27.Koffel EA, Koffel JB, Gehrman PR. A meta-analysis of group cognitive behavioral therapy for insomnia. Sleep Medicine Reviews. 2015; 19:6-16. [PMID] [PMCID]
28.Greeson J, Brantley J. Mindfulness and anxiety disorders: Developing a wise relationship with the inner experience of fear. In: Didonna F, editor. Clinical handbook of mindfulness. New York: Springer; 2009. [DOI:10.1007/978-0-387-09593-6_11]
29.Semple R, Lee J. Treating anxiety with mindfulness: Mindfulness-based cognitive therapy for children. In: Laurie A. Greco, Steven C. Hayes, editors. Acceptance and mindfulness interventions for children, adolescents, and families: A practitioner’s guide. California: New Harbinger; 2008. [Link]
30.Morin CM, Culbert JP, Schwartz SM. Nonpharmacological interventions for insomnia: A meta-analysis of treatment efficacy. The American Journal of Psychiatry. 1994, 151(8):1172-80. [DOI:10.1176/ajp.151.8.1172] [PMID]
31.Hauri PJ. Can we mix behavioral therapy with hypnotics when treating insomniacs? Sleep. 1997; 20(12):1111-8. [DOI:10.1093/sleep/20.12.1111] [PMID]
32.Morin CM, Colecchi C, Stone J, Sood R, Brink D. Behavioral and pharmacological therapies for late-life insomnia: A randomized controlled trial. JAMA. 1999; 281(11):991-9. [DOI:10.1001/jama.281.11.991] [PMID]
33.Ezanloo B, Habibi M. [Application of meta-analysis in social and behavioral science: A review of advantages, disadvantages, and methodological issues (Persian)]. Journal of Research in Behavioural Sciences. 2011; 9(1):70-82. [Link]
34.Farahani H, Oreyzi H. [Advanced methods in humanities (Persian)]. Isfahan: Jahade-Daneshgahi; 2005. [Link]
35.Delavar A. [Theoretical and practical principles of research in the humanities and social sciences (Persian)]. Tehran: Roshd; 2020. [Link]
36.Howitt D, Cramer, D. Introduction to SPSS in psychology [H. Pasha Sharifi, J. Najafizadeh, M. Mirhashemi, D. Manavipour, N. Sharifi, Persian trans]. Tehran: Sokhan; 2010. [Link]
37.Rashidi A, Faramarzi S, Shamsi A. [Meta-analysis of the effect of psychological nervous interventions on improving academic performance in students with specific learning disabilities (Persian)]. Shenakht Journal of Psychology and Psychiatry. 2020; 6(6):125-40. [DOI:10.29252/shenakht.6.6.125]
38.Kodsi A, Bullock B, Kennedy GA, Tirlea L. Psychological interventions to improve sleep in young adults: A systematic review and meta-analysis of randomized controlled trials. Behavioral Sleep Medicine. 2022; 20(1):125-42. [PMID]
39.Saruhanjan K, Zarski AC, Bauer T, Baumeister H, Cuijpers P, Spiegelhalder K, et al. Psychological interventions to improve sleep in college students: A meta-analysis of randomized controlled trials. Journal of Sleep Research. 2021, 30(1):e13097. [DOI:10.1111/jsr.13097] [PMID]
40.Murawski B, Wade L, Plotnikoff RC, Lubans DR, Duncan MJ. A systematic review and meta-analysis of cognitive and behavioral interventions to improve sleep health in adults without sleep disorders. Sleep Medicine Reviews. 2018; 40:160-9. [DOI:10.1016/j.smrv.2017.12.003] [PMID]
41.Hansen K, Höfling V, Kröner-Borowik T, Stangier U, Steil R. Efficacy of psychological interventions aiming to reduce chronic nightmares: A meta-analysis. Clinical Psychology Review. 2013; 33(1):146-55. [DOI:10.1016/j.cpr.2012.10.012] [PMID]
42.Farrokhi H, Mostafapour V, Bondar Kakhki Z. [The effectiveness of multi-component cognitive-behavior therapy for insomnia on the elderly people suffering from insomnia (Persian)]. Journal of School of Public Health and Institute of Public Health Research. 2018; 16(2):138-47. [Link]
43.Carney CE, Edinger JD, Krystal AD, Stepanski EJ, Kirby A. The contribution of general anxiety to sleep quality ratings in insomnia subtypes. Sleep. 2006; 29(1):233-42. [Link]
44.Edinger JD, Fins AI, Glenn DM, Sullivan RJ Jr, Bastian LA, Marsh GR, et al. Insomnia and eye of beholder: Are there clinical markers of objective sleep disturbances among adults with and without insomnia complaints? Journal of Consulting and Clinical Psychology. 2000; 68(4):586-93. [PMID]
45.Gleason K, McCall WV. Current concepts in the diagnosis and treatment of sleep disorders in the elderly. Current Psychiatry Reports. 2015, 17(6):45. [DOI:10.1007/s11920-015-0583-z] [PMID]
46.Schutte-Rodin S, Broch L, Buysse D, Dorsey C, Sateia M. Clinical guideline for the evaluation and management of chronic insomnia in adults. Journal of Clinical Sleep Medicine. 2008, 4(5):487-504 [DOI:10.5664/jcsm.27286] [PMID] [PMCID]
47.Golafrooz M, Sadeghi H, Mousavi SQ, Tabaraee Y. [The effect of using continuous care model on sleep quality in people with type 2 diabetes (Persian)]. Journal Of Sabzevar University Of Medical Sciences. 2014; 21(4):655-64. [Link]
48.Mottaghi R, Kamkar A, Maredpoor A. [Effectiveness of targeted musical therapy on sleep quality and overcoming insomnia in seniors (Persian)]. Salmand: Iranian Journal of Ageing. 2016; 11(2):348-57. [DOI:10.21859/sija-1102348]
49.Nilsson U. Soothing music can increase oxytocin levels during bed rest after open-heart surgery: A randomised control trial. Journal of Clinical Nursing. 2009; 18(15):2153-61. [DOI:10.1111/j.1365-2702.2008.02718.x] [PMID]
50.Wang CF, Sun YL, Zang HX. Music therapy improves sleep quality in acute and chronic sleep disorders: A meta-analysis of 10 randomized studies. International Journal of Nursing Studies. 2014; 51(1):51-62. [DOI:10.1016/j.ijnurstu.2013.03.008] [PMID]
51.Roozbahani T, Norian M, Saatchi K, Moslemi A. [Effects of progressive muscle relaxation on sleep quality in pre-university students: A randomized clinical trial (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2016; 24(1) :16-23 [DOI:10.20286/nmj-24013]
52.Shafiee Z, Babaee S, Nazari A, Atashi V. [The effect of massage therapy on sleep quality of patients after coronary artery bypass graft operation (Persian)]. Iranian Journal of Cardiovascular Nursing. 2013; 2(2):22-9. [Link]
53.Tsay SL, Rong JR, Lin PF. Acupoint massage in improving the quality of sleep and quality of life with end stage renal disease. Journal of Advance Nursing. 2003; 42(2):134-42. [DOI:10.1046/j.1365-2648.2003.02596.x] [PMID]
54.Tsay SL, Chen Ml. Acupressure and quality of sleep in patient in with end stage renal disease: A randomized controlled trial. International Journal of Nursing Studies. 2003; 40(1):1-7. [DOI:10.1016/S0020-7489(02)00019-6]
55.Motavakel N, Maghsoudi Z, Mohammadi Y, Oshvandi K. [The effect of spiritual care on sleep quality in patients with multiple sclerosis referred to the MS Society of Hamadan city in 2018 (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2020; 28(1):36-45. [DOI:10.30699/ajnmc.28.1.36]
56.Tartibian B, Heidary D, Mehdipour A, Akbarizadeh S. [The effect of exercise and physical activity on sleep quality and quality of life in Iranian Older Adults: A systematic review (Persian)]. Journal of Gerontology. 2021; 6(1):18-31. [Link]
57.Bahraini S, Naji SA, Mannani R, Bekhradi R. [The effect of massage therapy on the quality of sleep in women with multiple sclerosis being admitted by Isfahan M.S. Association (Persian)]. Journal Of Urmia Nursing and Midwifery Faculty. 2011; 8(4):197-203. [Link]
58.Saeedi M, Ashktorab T, Saatchi K, Zayeri F, Akbari S AA. [The effect of progressive muscle relaxation on sleep quality of patients undergoing hemodialysis (Persian)]. Iranian Journal of Critical Care Nursing. 2012; 5(1):23-8. [Link]
59.Shafaat N, Makvand Hosseini S, Rezaei AM. [Effectiveness of multi-components cognitive-behavioral therapy on insomnia intensity and quality of sleep among breast cancer patients after surgery (Persian)]. Journal of Research in Psychological Health. 2017; 11(2):82-91. [DOI:10.29252/rph.11.2.82]
60.Mahdavi M, Bagholi H. [Comparing the effectiveness of cognitive behavioral group therapy and mindfulness therapy on sleep quality of multiple sclerosis patients (Persian)]. Journal of Clinical Psychology. 2020; 11(4):67-76. [DOI:10.22075/JCP.2019.18600.1723]
61.Babahaji M, Tayebi A, Ebadi A, Askari S, Ebrahimi S, Sharafi S. [Effect of Hathayoga exercise on sleep quality of hemodialysis patients (Persian)]. Iranian Journal of Nursing Research. 2014; 9(3):1-9. [Link]
62.Hasani Sadi S, Vaezi A. [Study of the effect of yoga exercises on anxiety and sleep quality of patients with chronic heart failure in Kerman city in 2015 (Persian)]. Daneshvar Medicine. 2017; 24(126):35-45. [Link]
63.Jalal Manesh S, Zargarani F. [Effectsofprogressivemusclerelaxationtechniqueonfatigueandsleepquality in patientswithmultiplesclerosis (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2015; 23(3):5-14. [Link]
64.Afshar M, Mmohsenzade A, Srafraz N. [The effect of guided imagery on anxiety and sleep quality in hemodialysis patients: A randomized clinical trial (Persian)]. Qom University of Medical Sciences Journal. 2020; 13(11):59-67. [Link]
65.Khodadoost M, Negaresh R, Mokhtarzade M, Ranjbar R. [Investigation moderator effect of body composition and gender on improvement of sleep quality, sleepiness and quality of life during aerobic interval training program in people with multiple sclerosis (Persian)]. Jundishapur Scientific Medical Journal. 2019;
18(5):491-506. [DOI: 10.22118/JSMJ.2019.203700.1851]
66.Moradi Mohammadi F, Bagheri H, Khosravi A, Ameri M, Khajeh MM. [The effect of benson relaxation technique on sleep quality after coronary artery bypass graft surgery (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2020; 27(6):371-80. [DOI:10.30699/ajnmc.27.6.371]
67.Mehdizadeh S, Salaree M, Ebadi A, Aslani J, Naderi Z, Jafari Varjoshani N. [Effect of using continuous care model on sleep quality of chemical warfare victims with bronchiolitis obliterans (Persian)]. Journal of Hayat. 2010; 16(2):5-14.[Link]
68.Borzou S, Khavari F, Tapak L. [The effects of sleep hygiene education on fatigue and sleep quality in hemodialysis patients: A quasi experimental study (Persian)]. Avicenna Journal of Nursing and Midwifery Care. 2019; 27(1):25-34. [DOI:10.30699/ajnmc.27.1.25]
69.Ariamanesh F, Malekshahi F, Safari M. [The effect of foot massage on night sleep quality in hemodialysis patients (Persian)]. Yafte. 2015; 17(1):71-7. [Link]
70.Akbarzadeh R, Koushan M, Rakhshani MH, Hashemi Nik SM. [Effect of the benson relaxation technique on quality of sleep in patients with chronic heart disease (Persian)]. Journal of Sabzevar University of Medical Sciences. 2014; 21(3):492-50. [Link]
71.Ranjbaran S, Dehdari T, Sadeghniiat Haghighi KH, Mahmoudi Majdabadi M. [Effect of cardiac rehabilitation program on quality of sleep in patients with coronary artery bypass graft surgery (Persian)]. Preventive Care in Nursing & Midwifery Journal. 2015; 5(1):37-45.[Link]
72.Kashi MS, Sedghi Goyaghaj N, Hoseini MA, Mohammadi Shahbolaghi F, Bakhshi E. [Effect of jaw relaxation on sleep quality in patients with myocardial infarction(Persian)]. Medical - Surgical Nursing JournaL. 2016; 4(4):57-64. [Link]
73.Radman E, Khodabakhshi Koolaee A, Taghvaee D. [Effectiveness of the anger management group therapy on sleep quality and anger among the patients with coronary heart diseases (Persian)]. Commonity HealtH. 2015; 2(4):228-37. [Link]
74.Hadadian F, Jalalvandi F, Ghobadi A, Taimazy F, Panahifar S. [Effect of progressive muscle relaxation technique on sleep quality in hemodialysis patients in Kermanshah, 2011 (Persian)]. Journal of Clinical Research in Paramedical Sciences. 2015; 4(2):120-7. [Link]
75.Pahlavan AR, Ahi Q. [Effectiveness of positive psychology interventions on death anxiety and sleep quality of female patients with multiple sclerosis (Ms) (Persian)]. Research In Clinical Psychology and Counseling (Studies In Education & Psychology ). 2020; 9(2 ):28-42. [Link]
76.Zargarani F, Kamkar M, Maghsoudlou A. [The effect of progressive muscle relaxation technique on the quality of sleep and fatigue in patients with multiple sclerosis (Persian)]. Nursing and Midwifery Journal. 2018; 15(12):911-20. [Link]
77.Baghaei R, Moradi Y, Majidi VS. [The effect of sleep hygiene education on sleep quality of patients with heart failure hospitalized in cardiac care units of Urmia teaching hospitals 2017-2018 (Persian)]. Nursing and Midwifery Journal. 2019; 17(9):674-89. [Link]
78.Sanagouye Moharer G, Kia S, Akbarizadeh A, Erfani M. [Effect of hope therapy on sleep quality, subjective well-being and health hardiness among cancer patients with breast evacuation (Persian)]. Iranian Journal of Rehabilitation Research in Nursing. 2019; 6(2):66-73. [Link]
79.Ghiasvandian S, Haghverdi R, Zakerimoghadam M, Kazemnezhad A, Mousavi M, Saeid Y. [The effect of preferred music on sleep quality among patients after coronary artery bypass surgery (Persian)]. Iranian Journal of Cardiovascular Nursing . 2014; 3(3):14-21. [Link]
80.Cheraghi M, Akbari K, Bahramnezhad F, Haghani H. [The effect of instrumental music on sleep in patients admitted to coronary care unit (Persian)]. Iranian Journal Of Cardiovascular Nursing. 2015; 3(4):24-33. [Link]
81.Zakeri moghadam M, Mousavi malek N, Esmaeeli M, Kazem Nejad A. [The effect of supportive educational intervention on sleep before coronary artery bypass graft surgery (Persian)]. Iranian Journal of Cardiovascular Nursing. 2016; 4(4):40-7. [Link]
82.Saeedi Taheri Z, Asadzandi M, Ebadi A. [The effect of spiritual care based on Ghalbe Salim Model on the sleep quality of the patients with coronary artery disease (Persian)]. Journal of Critical Care Nursing. 2014; 7(2):92-101. [Link]
83.Memarian R, Elhani F, Janat Alipour Z. [The effect of designed care plan on sleep situation of hospitalization preschool children with leukemia (Persian)]. Daneshvar Medicine. 2004; 11(48):45-52. [Link]
84.Elahiyan Borojeni E, Afrasiabifar A, Najafi Doulatabad S, MousaviZadeh A. [The effect of the movie- based education on sleep quality in patients with bronchial asthma (Persian)]. Armaghan-e- Danesh. 2017; 22(2):176-88. [Link]
85.Balazadeh R, Akbari B, Abolghasemi A. [Effectiveness of Stress management based on cognitive-behavioral training on sleep quality and cognitive bias of patients with primary hypertension (Persian)]. Journal of North Khorasan University of Medical Sciences. 2020; 11(4):14-20. [Link]
نوع مطالعه: مروری |
موضوع مقاله:
بهداشت روان
دریافت: 1400/6/8 | پذیرش: 1400/12/8 | انتشار: 1401/1/12
دریافت: 1400/6/8 | پذیرش: 1400/12/8 | انتشار: 1401/1/12
| بازنشر اطلاعات | |
 |
این مقاله تحت شرایط Creative Commons Attribution-NonCommercial 4.0 International License قابل بازنشر است. |





